Ubytek słuchu jest wykrywany przez badanie przesiewowe i testowanie układu słuchowego za pomocą badań dostosowanych do wieku dziecka.

Badania słuchu
dziecka
Spis Treści
Jak się diagnozuje ubytek słuchu?
Dlaczego wczesne badanie słuchu jest tak ważne?
Im szybciej zostanie wykryty problem ze słuchem, tym wcześniej można zminimalizować wpływ ubytku słuchu i wdrożyć strategię maksymalnego wykorzystania pozostałej wrażliwości słuchowej.
Kto diagnozuje słuch dziecka?
Każde badanie słuchu twojego dziecka powinno zostać wykonane przez doświadczonego dyplomowanego protetyka słuchu, laryngologa – audiologa lub otolaryngologa.
Gdy wybierasz miejsce, w którym chcesz zbadać słuch dziecka warto poszukać takiego, które specjalizuje się w ocenie słuchu u dzieci.
Ocena audiologiczna niemowląt i określenie progów słyszenia wymaga nie tylko pracy w zgodzie z najlepszymi praktykami, lecz także wystarczającej ilości czasu, przestrzeni, umiejętności, cierpliwości, odpowiedniego sprzętu i przestrzegania protokołów.

Na czym polega badanie przesiewowe słuchu u noworodków?
Być może słyszałeś o prowadzonym przez WOŚP Programie Powszechnych Przesiewowych Badań Słuchu u Noworodków?
W ramach tego programu, każde dziecko, które przychodzi na świat w Polsce, jest poddawane prostemu, szybkiemu i bezbolesnemu badaniu słuchu. Najczęściej wykonuje się je w drugiej dobie życia maluszka.
Takie badanie nosi nazwę – otoemisja akustyczna (OAE).
Dzięki niemu można określić czy u dziecka występuje ubytek słuchu.
Badanie przesiewowe nie wskaże nam jednak, jak duży i jakiego typu jest to niedosłuch.
Pod koniec 2023 roku w ramach rozszerzania Programu Powszechnych Przesiewowych Badań Słuchu u Noworodków Fundacja WOŚP zakupiła urządzenia AABR do przesiewowego badania słuchu na oddziałach intensywnej terapii neonatologicznej.
W zależności od wyniku badania dziecko otrzymuje certyfikat w kolorze żółtym lub niebieskim.

Niebieski certyfikat, otrzymuje dziecko, u którego:

Żółty certyfikat, otrzymuje dziecko, u którego:
Czy niebieski certyfikat oznacza, że dziecko nie ma wady słuchu?
Czasami wynik badania przesiewowego może być fałszywy (np. ze względu na niesprawny sprzęt lub nieodpowiednie warunki przeprowadzenia badania).
Przesiewowe badanie OAE (otoemisja akustyczna) nie wykrywa lekkich niedosłuchów poniżej 30 dB oraz niedosłuchów spowodowanych uszkodzeniem nerwu słuchowego, pnia mózgui ośrodków słuchu w mózgu.
Ponadto warto pamiętać, że niektóre wady słuchu ujawniają się u dzieci w późniejszym czasie, dlatego bardzo ważne są obserwacja i czujność rodziców.
Czy żółty certyfikat oznacza, że dziecko nie słyszy?
Nie, ale oznacza, że należy jak najszybciej wykonać pełną diagnozę audiologiczną u dziecka.
Czasami zdarza się, że wynik badania przesiewowego jest fałszywy ze względu na niesprawny sprzęt, nieodpowiednie warunki przeprowadzenia badania, czy przeziębienie dziecka. U noworodków (szczególnie w pierwszych 3 dobach życia) płyn owodniowy może być zatrzymany w uchu środkowym, co powoduje, że badanie daje nieprawidłowy wynik.
Jeżeli z jakiegoś powodu dziecko nie przeszło badania przesiewowego i otrzymało żółty certyfikat – nie czekaj – jak najszybciej wykonaj pełne badanie audiologiczne.
Od tego zależy przyszłość dziecka!
Jakie badania należy wykonać u dziecka, które nie przeszło przesiewowych badań słuchu?
Pełna diagnoza słuchu dziecka obejmuje opisany poniżej pakiet badań:
Badania fizjologiczne

Badania elektrofizjologiczne



Badania behawioralne
(należy je wykonać, kiedy dziecko będzie nieco starsze).

sprawdzenie, czy dziecko faktycznie słyszy wszystkie dźwięki mowy, by mogło uczyć się mówić.
Jak odczytywać wyniki badań?
Specjalista powinien wytłumaczyć, na czym polega badanie, a potem szczegółowo omówić wyniki, które uzyskało dziecko!
Wyniki badań są przedstawione w formie wykresów, które należy zinterpretować, dlatego po przeprowadzonym badaniu powinieneś otrzymać pisemny wynik wraz z jasną informacją jaki jest rodzaj i stopień ubytku słuchu u dziecka.
Specjalista powinien również:
Po badaniach powinieneś znać:
Aby pomóc dziecku, musisz wiedzieć co i jak słyszy.
Jakie badanie słuchu jest odpowiednie dla dziecka?

Istnieje wiele różnych metod i technik badania słuchu u dzieci. Ważne, aby dopasować je do wieku i umiejętności współpracy dziecka.
To zadanie specjalisty – lekarza lub protetyka słuchu. Dlatego tak ważne jest, aby wybrać profesjonalistę, który specjalizuje się w pracy z dziećmi.
Zapewne spotkasz się z podziałem badań słuchu na obiektywne i subiektywne. Takie nazewnictwo może się wydawać nieco mylące. Co oznaczają te terminy?
W przypadku badań słuchu termin badania obiektywne oznacza, że nie wymagają one współpracy ze strony dziecka. Niektóre z tych badań są w pełni zautomatyzowane – nie oznacza to jednak, że ich wynik jest w pełni obiektywny. Na wynik każdego z tych badań może mieć wpływ wiele różnych czynników. Poza tym wyniki zawsze wymagają oceny i interpretacji specjalisty.
Badania subiektywne to z kolei takie, które wymagają zaangażowania i współpracy ze strony dziecka.
Ocena korzyści, które dziecko czerpie z technologii wspomagającej słyszenie:

Które badania są lepsze - obiektywne czy subiektywne?
Oba typy badań są bardzo ważne. Badania fizjologiczne i elektrofizjologiczne (obiektywne) oceniają stan układu słuchowego dziecka. Badania behawioralne umożliwiają natomiast uzyskanie informacji na temat tego, co faktycznie słyszy i rozumie dziecko.
Dokładne informacje o słuchu dziecka można uzyskać tylko dzięki pomiarom behawioralnym.
Pomiary fizjologiczne i elektrofizjologiczne zapewniają nieocenione informacje o słuchu dziecka, które jest zbyt małe, aby dało się u niego przeprowadzić badania behawioralne.
Percepcję i rozumienie bodźców akustycznych można zmierzyć tylko przy pomocy narzędzi behawioralnych.
„Podstawową zasadą, którą należy stosować w diagnostyce słuchu u małych dzieci jest zasada cross-check czyli kontroli krzyżowej, w myśl której wyniki badania słuchu jedną z metod należy potwierdzać wynikami innego badania.
Chodzi tu nie tylko o badania słuchu różnymi metodami i porównanie ich wyników, ale również o potwierdzanie wyników badania tą samą metodą poprzez powtórne wykonanie badania w tym samym lub innym ośrodku. Stosowanie tej zasady umożliwia eliminowanie grubych błędów diagnostycznych (…)”
Jakie badania słuchu należy wykonywać u starszych dzieci?
Poniżej wymieniamy ogólne zalecenia dotyczące postępowania diagnostycznego u dzieci z wadą słuchu opracowane przez Amerykańskie Stowarzyszenie Mowy Języka i Słuchu (American Speech-Language-Hearing Association ASHA).
Otoskopia
Otoskopia polega na zajrzeniu do ucha dziecka za pomocą otoskopu. Badanie to pozwala ocenić stan przewodu słuchowego zewnetrznego i błony bębenkowej.
Otoskopia umożliwia sprawdzenie, czy w przewodzie słuchowym nie zalega nadmiar woskowiny, która może stanowić barierę utrudniającą słyszenie lub zniekształcać wynik innych badań słuchu.
Dzięki otoskopii można też zdiagnozować zapalenie ucha środkowego.

Badanie otoskopowe powinno być rutynowo wykonywane zarówno przez lekarza pediatrę podczas wizyty, jak i przez protetyka słuchu przed wykonaniem jakiegokolwiek badania słuchu.
Audiometria impedancyjna
Badanie to służy do oceny funkcjonowania ucha środkowego. Obejmuje dwa testy:
tympanometrię,
pomiar odruchu mięśnia strzemiączkowego.
Tympanometria pozwala ocenić
funkcjonowanie ucha środkowego.
Podczas tympanometria specjalista sprawdza:
czy błona bębenkowa, kosteczki i trąbka słuchowa działają prawidłowo;
jakie jest ciśnienie w uchu środkowym;
czy w uchu środkowym zalega płyn;
czy w uchu pojawił się stan zapalny.
Tympanometria powinna być zawsze wykonywana przed innymi badaniami słuchu.
Tympanometria jest badaniem szczególnie przydatnym podczas oceny słuchu przedszkolaków i niemowląt, wśród których częstą dolegliwością są stany zapalne ucha środkowego.
Każde przebyte zapalenie ucha może spowodować tymczasowy przewodzeniowy ubytek słuchu, który wynika z gromadzenia się płynu za błoną bębenkową.
Łatwo ten stan przeoczyć, gdyż dziecko nie odczuwa bólu i nie zgłasza, że słyszy inaczej.
Jeśli stany zapalne nawracają albo są przewlekłe, wzrasta ryzyko powstawania opóźnień w rozwoju językowym i deficytów w przetwarzaniu słuchowym.
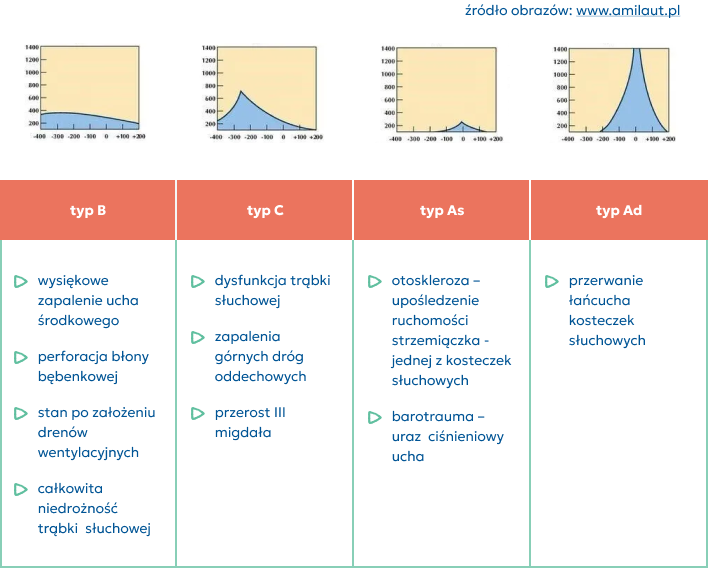
Dzięki tympanometrii można stwierdzić u dziecka
wysiękowe zapalenie ucha środkowego,
przerost migdałków gardłowych / podniebiennych,
pozaślimakowe zaburzenia słuchu,
dysfunkcje trąbki słuchowej,
czy w uchu środkowym zalega płyn, w tym także wody płodowe.
Przebieg badania:
Badanie jednego ucha trwa kilkanaście sekund. Do ucha jest wkładana sonda z wbudowanym głośnikiem, mikrofonem i pompą powietrza. W trakcie badania rozlega się cichy dźwięk i zmienia się ciśnienie powietrza w kanale słuchowym, co powoduje odchylenia błony bębenkowej.
Urządzenie bada:
czy dźwięk swobodnie dociera do ucha środkowego i wewnętrznego,
czy błona bębenkowa prawidłowo przenosi dźwięk na kosteczki słuchowe,
czy błona bębenkowa może się swobodnie poruszać w przód i w tył.
Wynik prawidłowy
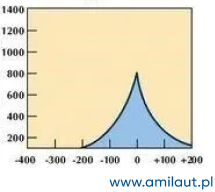
Tympanometr rejestruje odchylenia błony bębenkowej i obrazuje je w formie wykresów, które interpretuje się w ściśle określony sposób:
Wyniki nieprawidłowe
Badanie odruchu mięśnia strzemiączkowego
Badanie to jest drugą częścią audiometrii impedancyjnej. Nie jest to badanie powszechnie wykonywane u noworodków i dzieci. Odruch mięśnia strzemiączkowego może być wiarygodnie mierzony u noworodków i niemowląt z prawidłowym wynikiem tympanometrii. To oznacza, że nie wykonuje się go u dzieci z płaską tympanometrią (typu B).
Odruch strzemiączkowy jest reakcją obronną narządu słuchu. Pod wpływem głośnego dźwięku (powyżej 80 dB) mięśnie w uchu środkowym odruchowo się kurczą „blokując” kosteczki słuchowe, aby nie doszło do uszkodzenia narządu Cortiego (komórek w ślimaku). Prawidłowy odruch powoduje osłabienie dźwięku o około 10 dB. Należy pamiętać, że reakcja obronna pojawia się z opóźnieniem, dlatego nie chroni w pełni przed uszkodzeniem słuchu.
Badanie odruchu mięśnia strzemiączkowego sprawdza, czy u dziecka występuje reakcja obronna na głośne dźwięki. Dzięki badaniu uzyskujemy informacje na temat ucha środkowego, ślimaka i nerwu słuchowego. Badanie to jest także wykorzystywane podczas diagnostyki różnicowej uszkodzeń słuchu.
Badanie odruchu mięsnia strzemiączkowego jest szczególnie pomocne podczas diagnozy neuropatii słuchowej – Jesli odruchy mięśni ucha środkowego są nieobecne lub mają podwyższone progi przy prawidłowym wyniku otoemisji, wyniki badania potwierdzają neuropatię słuchową.
(Berlin i in., 2005)
Odruch mięśnia strzemiączkowego nie występuje:
U noworodków i niemowląt odruch może być mierzony, jeśli wynik tympanometrii jest prawidłowy.
Otoemisja akustyczna - OAE
(ang. otoacoustic emission, OAE)
To badanie, wykonywane w ramach przesiewowych badań słuchu noworodków. Jego celem jest wykrycie ewentualnego uszkodzenia słuchu u dziecka. Badanie sprawdza aktywność komórek słuchowych w ślimaku. Dzięki OAE jesteśmy w stanie sprawdzić, czy ucho środkowe dziecka pracuje prawidłowo.
Badanie to nie stwierdza jednak, jaki jest stopień ubytku słuchu oraz co jest jego przyczyną. Wykrywa jedynie niedosłuch powyżej 30 dB.
Otoemisje akustyczne to dźwięki wytwarzane przez ruch komórek rzęsatych zewnętrznych w prawidłowo funkcjonującym ślimaku, kiedy te komórki są stymulowane dźwiękami zewnętrznymi. Emisje te można mierzyć za pomocą specjalistycznej sondy wyposażonej w głośniki i mikrofon, umieszczonej w zewnętrznym kanale słuchowym. OAE służą do oceny integralności i funkcjonowania komórek słuchowych zewnętrznych w ślimaku.
Przebieg badania:
Badanie trwa tylko kilka minut. Wykonuje się je w cichym pomieszczeniu. Podczas badania nie należy mówić ani się ruszać, dlatego w przypadku noworodków i niemowląt zaleca się wykonywanie badania podczas snu.
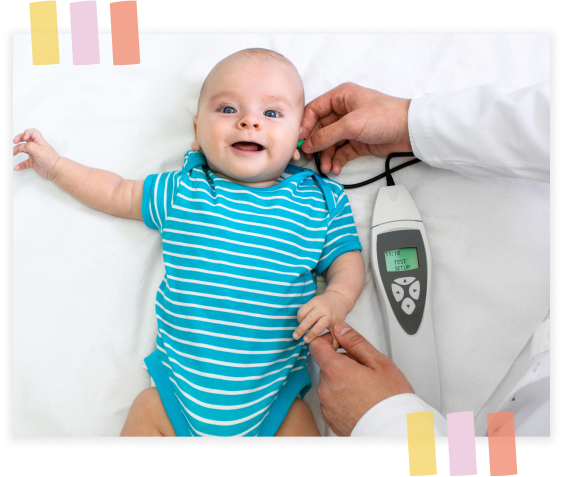
Badający wkłada do ucha dziecka sondę (małą słuchawkę z miękką nasadką), przez którą do ucha są przekazywane odpowiednie dźwięki – tony wysokie (dźwięki piszczące) i niskie (dźwięki buczące). W odpowiedzi na te dźwięki rejestrowana jest aktywność komórek słuchowych zewnętrznych w ślimaku, które reagują na dźwięk przez wibracje i wysyłają dźwięki (otoemisje, OAE) odbierane przez sondę. Wibracje te występują tylko wtedy, gdy komórki słuchowe są zdrowe.
Pomiar dokonuje się samoistnie. Badanie otoemisji jest przeprowadzane osobno dla ucha prawego i lewego. Badający może zobaczyć wyniki na ekranie monitora.
Wyniki badania
Obecność OAE oznacza, że komórki słuchowe w ślimaku dziecka działają prawidłowo, ale nie świadczy o prawidłowym działaniu innych części drogi słuchowej.
Brak OAE zazwyczaj odpowiada patologii ucha środkowego lub odbiorczemu ubytkowi słuchu wynoszącemu co najmniej 30 dB. Oznacza to konieczność pogłębienia diagnostyki i świadczy o tym, że, słuch dziecka może nie działać prawidłowo.
Ograniczenia badania OAE:
nie wykrywa niedosłuchu poniżej 30 dB;
nie wykrywa ubytków słuchu spowodowanych uszkodzeniem nerwu słuchowego, pnia mózgu i ośrodków słuchu w mózgu;
nie może być wykonywane u dzieci, u których nie zostały prawidłowo wykształcone małżowina uszna (mikrocja) i przewód słuchowy (atrezja przewodu słuchowego zewnętrznego);
zdarza się, że wynik otoemisji jest fałszywy.
Jakie mogą być przyczyny fałszywego wyniku badania otoemisji?
niesprawny sprzęt,
nieodpowiednie warunki do przeprowadzenia badania (np. niewystarczająco dźwiękoszczelne pomieszczenie),
przeziębienie dziecka,
zapalenie ucha środkowego,
w pierwszych trzech dobach życia noworodka błona łożyska matki lub płyn owodniowy mogą zatykać kanał słuchowy.
Nieprawidłowy wynik otoemisji nie jest równoznaczny z tym, że dziecko nie słyszy, ale jest wskazaniem do NATYCHMIASTOWEGO POGŁĘBIENIA DIAGNOSTYKI.
AABR
(ang. automated auditory brainstem responses)
automatyczne odpowiedzi słuchowe z pnia mózgu
Badanie AABR to badanie przesiewowe. Powinno się je wykonywać u noworodków przebywających na oddziałach intensywnej terapii.
AABR nie jest w stanie określić stopnia ubytku słuchu u dziecka, dlatego w wypadku negatywnego wyniku badania należy wykonać pełną diagnostykę słuchu.

Wykazano, że u noworodków przebywających na oddziałach intensywnej terapii ryzyko utraty słuchu jest dużo większe niż u noworodków, które nie wymagają takiej opieki.
Badanie AABR sprawdza, czy dźwięk jest prawidłowo przekazywany do pnia mózgu. Dzięki elektrodom umieszczanym na główce dziecka możliwe jest zarejestrowanie reakcji w mózgu, która stanowi odpowiedź na dźwięk. W większości urządzeń do AABR stosuje się dźwięk o natężeniu 35 dB. Odpowiedź zarejestrowana podczas badania jest porównywana do prawidłowego wzorca przechowywanego w pamięci urzadzenia.
(Karlik, 2000).
Badanie trwa od 10 do 15 minut i jest w pełni zautomatyzowane.
Pod koniec 2023 roku Fundacja WOŚP, w ramach rozszerzania Programu Powszechnych Przesiewowych Badań Słuchu u Noworodków, zakupiła 54 urządzenia AABR dla oddziałów intensywnej terapii neonatologicznej.
ABR / BERA
(ang. auditory brainstem response)
rejestracja słuchowych potencjałów wywoływanych z pnia mózgu

Pozwala monitorować funkcje nerwu słuchowego i pnia mózgu, a także dokonać diagnozy różnicowej zaburzeń słuchu.
Jeśli przy badaniu przesiewowym noworodków dziecko otrzymało żółty certyfikat, musi jak najszybciej zostać poddane badaniom ABR i ASSR.
Badanie wykonuje się w czasie snu. Na początku diagnosta przykleja dziecku elektrody (jedną lub dwie na czole i dwie za uszkami) i zakłada słuchawki. Elektrody są połączone z systemem komputerowym, który rejestruje reakcje (odpowiedzi elektryczne) w wyższych piętrach drogi słuchowej (czyli w pniu mózgu) powstające w odpowiedzi na dźwięki o różnej częstotliwości przekazywane przez słuchawki do ucha dziecka.
Odpowiedzi te są otrzymywane są z różnych odcinków drogi słuchowej, dlatego badanie pozwala z dużą dokładnością określić miejsce uszkodzenia słuchu.
Aby dokładnie wyznaczyć próg słyszenia dziecka należy wykonać badanie ABR dla czterech częstotliwości: 500 Hz, 1 kHz, 2 kHz oraz 4 kHz – oddzielnie na każdego ucha. Wiąże się to z długim czasem wykonania badania, a tym samym z ryzykiem wybudzenia dziecka.
Z tego względu zaleca się wykonanie tego badania jak najwcześniej, ponieważ przed ukończeniem 6 miesiąca życia dziecko śpi spokojnie i głęboko przed dłuższy czas.
Wynik badania ABR jest przedstawiony w postaci wykresu fal mózgowych. Są one oznaczone cyframi rzymskimi od I do V. Każda z tych fal odpowiada konkretnemu odcinkowi drogi słuchowej – od ślimaka do pnia mózgu.
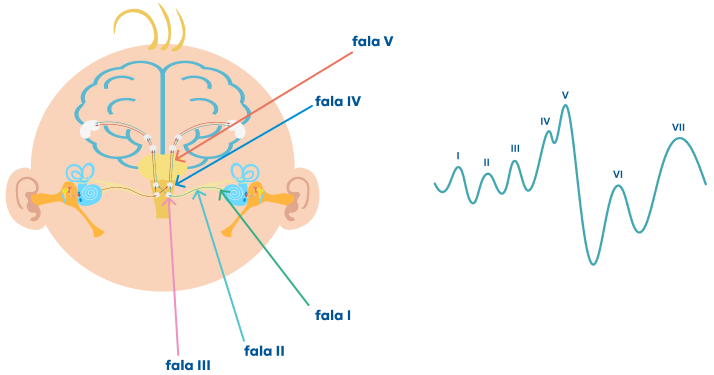
Wynik badania ABR powinien zostać dokładnie przeanalizowany i opisany przez doświadczonego specjalistę.
Podczas analizy wyników ocenie są poddawane:
latencja (opóźnienie), czyli czas potrzebny, aby w pniu mózgu pojawiła się reakcja na dźwięk – większe opóźnienie może wskazywać na problemy ze słuchem;
kształt i rozmiar zarejestrowanych przebiegów – zapewniają one cenne informacje na temat integralności drogi słuchowej;
amplituda, czyli siła odpowiedzi z pnia mózgu – zmniejszona amplituda może sugerować uszkodzenie słuchu;
próg słyszenia, czyli najcichsze dźwięki, jakie słyszy dziecko.
Informacją świadczącą o tym, że dźwięk dociera do kory słuchowej jest pojawienie się w badaniu fali V.
Ograniczenia badania ABR:
W wypadku głębokich ubytków słuchu dokładne wyznaczenie progu słuchu za pomocą ABR nie jest możliwe, ponieważ najsilniejszy bodziec wynosi 100 dB – dlatego powyżej 90 dB stosuje się badanie ASSR.
Wprawdzie badanie ABR jest zaliczane do grupy obiektywnych badań słuchu, jednak ocena wyników nie jest dokonywana automatycznie – wyniki są analizowane i interpretowane przez osobę wykonującą badanie, co sprawia, że w niektórych przypadkach mogą być zniekształcone.
U wcześniaków oraz u dzieci z zaburzeniami neurologicznymi, wyniki badania ABR mogą być nieadekwatne ze względu na wolniej dojrzewający układ słuchowy.
ABR to złoty standard wykorzystywany do określania progów słuchu poniżej 6. miesiąca życia. Ponieważ ABR nie jest testem słuchu, ale raczej miarą elektrofizjologicznej odpowiedzi na stymulację słuchową, potwierdzenie słyszenia (percepcji) wymaga oceny behawioralnej, gdy tylko dziecko jest gotowe przejawić wiarygodne i prawidłowe reakcje behawioralne na dźwięk.
ASSR
(ang. auditory steady-state responses)
Słuchowe potencjały stanu ustalonego
ASSR to badanie przeprowadzane jako uzupełnienie badania ABR.
Sprawdza ono odpowiedzi elektrofizjologiczne pnia mózgu wywoływane przez okresowo powtarzane, szybkie bodźce słuchowe specyficzne dla częstotliwości: 500 Hz, 1 kHz, 2 kHz, 4 kHz.
Umożliwia wykreślenie szacunkowego audiogramu i ustalenie progu słyszenia dla tych częstotliwości.
Badanie jest wykorzystywane do odpowiedniego dopasowania aparatu słuchowego u małego dziecka.
Badanie ASSR, podobnie jak ABR, wykonuje się, gdy dziecko śpi. Oba badania przebiegają dokładnie tak samo, jednak ASSR trwa krócej.
Czym różni się badanie ABR od ASSR?
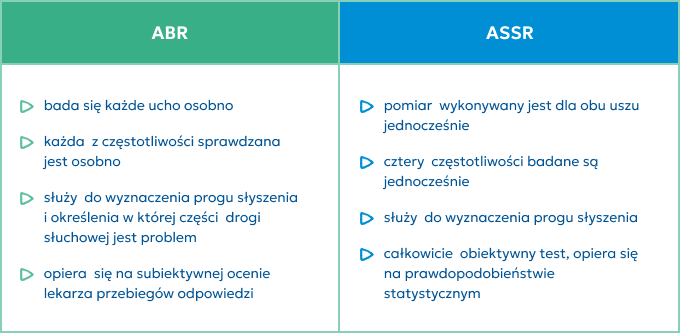
W celu dokładnego zbadania słuchu u małych dzieci zaleca się wykonanie obu badań: ABR i ASSR. Pozwalają one na odpowiednie dopasowanie aparatu słuchowego.
Badania ABR i ASSR wykonuje się:
u dzieci, które uzyskały negatywny wynik przesiewowego badania słuchu u noworodków;
u dzieci, które nie wykształciły mowy do 3. roku życia – w celu potwierdzenia lub wykluczenia wady słuchu;
u dzieci, które nie współpracują podczas badania audiometrycznego – również u dzieci starszych z dodatkowymi trudnościami rozwojowymi;
u niemowląt z niedosłuchem – w celu dokładnego ustawienia aparatów słuchowych;
u dzieci, które przyjmowały leki ototoksyczne (np. gentamycynę, streptomycynę);
u dzieci przed kwalifikacją do wszczepienia implantu ślimakowego.
Jak przygotować dziecko do badania ABR i ASSR?
Pamiętaj, że dziecko musi być całkowicie zdrowe – nie może kaszleć, mieć kataru, podwyższonej temperatury.
Przed wykonaniem badania ABR zaleca się wizytę u specjalisty – otolaryngologa lub audiologa – w celu wykonania otoskopii i tympanometrii, aby sprawdzić czy uszy dziecka są czyste i czy nie występują stany zapalne.
Postaraj się, aby przed badaniem dziecko było zmęczone i senne, tak aby mocno spało przez cały czas trwania badania.
W dniu badania nie smaruj dziecka oliwką ani tłustym kremem, aby łatwiej było przykleić elektrody do skóry.
Weź ze sobą jedzenie, kocyk i poduszkę dla dziecka, a także ulubioną zabawkę, aby zapewnić mu poczucie bezpieczeństwa i komfortowe warunki do odprężenia się i wyciszenia.

Noworodki można łatwo przetestować podczas normalnego i naturalnego snu. Jeśli dziecko ma mniej niż 6 miesięcy, test ABR zwykle można wykonać podczas drzemki.
W przypadku dzieci starszych – od 6 miesięcy do 7 lat wykonanie badania ABR jest już bardziej skomplikowane. W zależności od wieku i jakości snu dziecka może wymagać wspomagania farmakologicznego lub nawet sedacji. Niektóre ośrodki mają w ofercie badania przeprowadzane nocą.
Jeśli dziecko ma więcej niż 7 lat, badanie ABR można wykonać, gdy dziecko nie śpi – pod warunkiem, że potrafi się zrelaksować i leżeć nieruchomo przed dłuższy czas.
Test jest zwykle wykonywany przez audiologa w cichym otoczeniu.
Gdy konieczna okazuje się sedacja, istnieją konkretne ograniczenia oraz zasady dotyczące jedzenia i picia, których należy przestrzegać na kilka godzin przed badaniem.
Pamiętaj, aby przed badaniami ABR i ASSR wykonać:
Badania behawioralne
Audiometria
Badanie audiometryczne wykonuje się, aby wyznaczyć próg słyszenia.
Jest to niezwykle istotne przy doborze i ustawianiu aparatów słuchowych u dzieci.
Wynik audiometrii tonalnej jest przedstawiany jako audiogram, czyli krzywa progu słyszenia dla przewodnictwa powietrznego i kostnego.
Audiometria behawioralna (BOA)
(poniżej 6. miesiąca życia)
Technika monitorowania słuchu i korzyści z aparatów słuchowych u niemowląt (poniżej 6 m.ż.), które nie mogą jeszcze uczestniczyć w badaniu audiometrii ze wzmocnieniem wzrokowym (VRA).
Badanie BOA polega na obserwacji reakcji niemowlęcia na dźwięki podczas karmienia (zmiana/zatrzymanie ssania).

W czasie badania dziecko leży wygodnie u mamy na rękach i jest karmione piersią lub z butelki. Badający włącza kolejno dźwięki o różnych częstotliwościach i zmienia ich natężenie (głośność). Gdy dziecko słyszy dźwięk, przerywa lub zmienia tempo ssania. Reakcje na poszczególne sygnały powinny zostać zaobserwowane 2-3 razy, zanim zostaną uznane za faktyczną odpowiedź dziecka na dźwięk.

Audiometria behawioralna jest ważnym elementem oceny słuchu u niemowląt – stanowi potwierdzenie wyników badań elektrofizjologicznych na zasadzie kontroli krzyżowej.
Należy pamiętać, że na wyniki może wpływać wiele czynników, takich jak zmęczenie czy nastrój dziecka, dlatego audiometria behawioralna nie może stanowić jedynego źródła informacji o jego słuchu. Największą zaletą BOA jest możliwość weryfikacji ustawień aparatów słuchowych u niemowląt.
BOA jest ważnym protokołem testowym, ponieważ pozwala określić, co słyszy dziecko oraz zmierzyć, jak słyszy z aparatami słuchowymi. Dzięki TEMU możemy być pewni, że słyszy to, co powinno.
Audiometria VRA
(ang. visual reinforcement audiometry)
badanie audiometryczne wzmocnione bodźcem wzrokowym
Audiometria VRA to badanie audiometryczne dopasowane do potrzeb dzieci w wieku od 5 do 36 miesiący. Przebieg badania został oparty na zasadzie „bodziec – reakcja – nagroda”.
Badanie to można wykonać po wcześniejszym treningu, który polega na uwarunkowaniu dziecka na dźwięk. W reakcji na usłyszany sygnał dziecko ma odwrócić główkę w kierunku zabawki, która wtedy porusza się bądź świeci.
![]()
W czasie badania dziecko siedzi wygodnie na kolanach u mamy lub w krzesełku. Terapeuta/asystent siedzi przed dzieckiem i bawi się z nim. Zabawka, która będzie się poruszała „w nagrodę” powinna się znajdować z boku. Na początku terapeuta uczy dziecko, że gdy pojawia się dźwięk, zabawka się rusza i świeci. Po kilku próbach dziecko powinno zauważyć tę zależność i zacząć patrzeć w stronę nagrody po usłyszeniu sygnału. Badający włącza kolejno dźwięki o różnych częstotliwościach i zmienia ich natężenie (głośność). Reakcje na poszczególne sygnały powinny zostać zaobserwowane 2-3 razy, zanim zostaną uznane za faktyczną odpowiedź dziecka na dźwięk.
Badanie może być wykonywane w wolnym polu słuchowym lub przy użyciu słuchawek. Jest wykorzystywane do weryfikacji wyników badań elektrofizjologicznych oraz do oceny korzyści z aparatów słuchowych i implantów ślimakowych. Dzięki audiometrii VRA możemy sprawdzić, czy dziecko słyszy wszystko to, co powinno słyszeć, aby rozwijać mowę.
Audiometria zabawowa
dzieci od 3 – 6 roku życia

Audiometria zabawowa to audiometria tonalna przeprowadzona w formie zabawy z dzieckiem od 3. – 6. roku życia. Zadaniem dziecka jest wykonanie ustalonej czynności (np. wrzucenie klocka do wiaderka) za każdym razem, gdy usłyszy dźwięk.
Badanie wykorzystuje się:
w celu weryfikacji wyników badania ABR i ASSR,
podczas dopasowywania aparatów słuchowych,
do oceny korzyści, jakie dziecko czerpie ze stosowania aparatów słuchowych lub implantów ślimakowych.
W zależności od potrzeb, badanie może być wykonywane w wolnym polu słuchowym lub z wykorzystaniem słuchawek w celu dokonania oceny każdego ucha osobno.
Aby badanie miało wartość diagnostyczną, musi zostać powtórzone kilka razy, tak aby badający miał pewność, że reakcje dziecka są adekwatne. Dziecko musi zostać wcześniej przygotowane do badania przez odpowiedni trening.
W trakcie terapii dziecko powinno być uczone takiej formy współpracy, aby jak najszybciej mogło zostać poddane badaniom audiometrycznym.
Audiometria tonalna
Badanie powinno być wykonywane w specjalnie wyciszonej kabinie. Dziecko zakłada słuchawki, a jego zadaniem jest naciśnięcie przycisku za każdym razem, gdy usłyszy dźwięk. Badający stopniowo zmniejsza głośność prezentowanych sygnałów, aby ustalić poziom najcichszego tonu, który słyszy dziecko.

Badanie przeprowadza się dla każdego ucha osobno.
Do badania przewodnictwa kostnego potrzebna jest specjalna słuchawka z przewodnictwem kostnym, którą umieszcza się bezpośrednio na kościach.
Zwykle badanie trwa 30 – 60 minut – w zależności od możliwości współpracy z dzieckiem.
Przeprowadzenie audiometrii tonalnej w podstawowej formie u dzieci jest zadaniem trudnym, dlatego takiemu badaniu są zwykle poddawane starsze dzieci – powyżej 5. roku życia. Doświadczony protetyk słuchu, pracujący z maluchami może jednak zmodyfikować formę badania, tak aby była ona przystępna dla młodszych pacjentów.
Wynik audiometrii tonalnej jest prezentowany w postaci audiogramu, czyli wykresu obrazującego, jakie dźwięki słyszy dziecko. Położenie oraz kształt linii są charakterystyczne dla rodzaju i głębokości niedosłuchu.
Jak sprawdzić, czy technologia wzmacniająca słuch dziecka jest ustawiona optymalnie i przynosi maksymalne korzyści dla rozwoju słuchu i mowy?
Takie informacje dostarczają zapewniają w wolnym polu słuchowym oraz audiometria słowna.
Badanie w wolnym polu słuchowym
Badanie w wolnym polu słuchowym to badanie korzyści z aparatów słuchowych. Jest wykonywane w specjalnie przygotowanym pomieszczeniu. U dzieci starszych – powyżej 6. roku życia – do badania wykorzystuje się standaryzowane testy słowne. Słowa są podawane przekazywane przez podłączone do audiometru głośniki (muszą być rozmieszczone z obu stron w odpowiednich odległościach), a zadaniem dziecka jest powtórzenie tego, co usłyszało.
Badanie przeprowadza się dwukrotnie – najpierw bez aparatów słuchowych, a następnie po ich założeniu. Dzięki porównaniu obu wyników można dokładnie określić korzyści jakie zapewniają dziecku aparaty słuchowe.
Pamiętaj, że technologia wspomagająca słyszenie zawsze musi być ustawiona adekwatnie do aktualnego ubytku słuchu. Dlatego dzieci – korzystające z aparatów słuchowych lub z implantów ślimakowych powinny być regularnie poddawane badaniu w wolnym polu słuchowym, aby na bieżąco weryfikować ustawienia używanego przez nie sprzętu.
Aby ocenić korzyści z aparatów słuchowych lub implantów ślimakowych u młodszych dzieci - w wolnym polu słuchowym przeprowadza się:
audiometrię behawioralną (BOA) – do 6. miesiąca życia,
audiometrię VRA – od 5. miesiąca do 3. roku życia,
audiometrię zabawową – powyżej 3. roku życia.
Audiometria słowna
Adiometria słowna to badanie, które ma na celu sprawdzenie poziomu rozumienia mowy przez wyznaczenie najcichszego zakresu dźwięków, w którym dziecko słyszy i rozpoznaje konkretne słowa.
Dziecko przez słuchawki słyszy zestawy słów, zdań lub sylab o różnym poziomie natężenia dźwięku. Jego zadaniem jest dokładne powtarzanie tego, co usłyszało. Do badania stosuje się kilka rodzajów prób: listy wyrazów jednosylabowych, listy liczb dwucyfrowych, listy mieszane z wyrazów wielosylabowych, testy logatomowe (wyrazy niemające znaczenia), listy zdań.
Audiometrię słowną wykonuje się zwykle u dzieci powyżej 6. roku życia.

U dzieci młodszych do badania można wykorzystać odpowiednie zestawy obrazków. Dziecko po usłyszeniu słowa ma wskazać właściwą ilustrację.
Badanie to ma duże znaczenie podczas ustawiania aparatów słuchowych oraz oceny korzyści ze stosowania technologii wspomagającej słyszenie.
Wynik audiometrii słownej jest prezentowany w postaci audiogramu ukazującego krzywą rozumienia mowy dla różnych poziomów prezentowanych sygnałów – jest to tzw. krzywa dyskryminacji.
Wynik musi zostać zinterpretowany przez protetyka słuchu lub laryngologa, który powinien dokładnie wyjaśnić co słyszy dziecko.
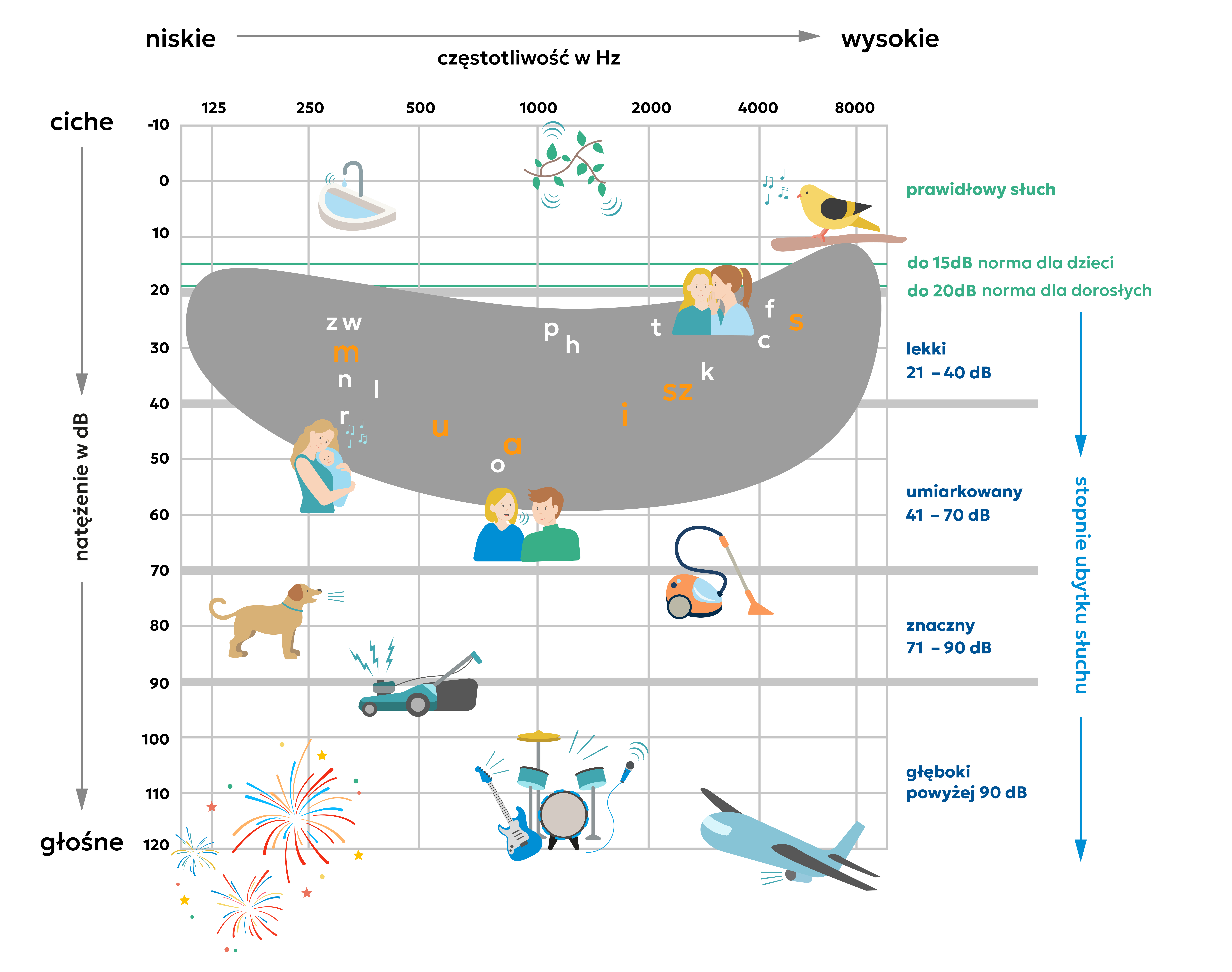
Dźwięki otoczenia i dźwięki mowy – audiogram
Zrozumienie ubytku słuchu dziecka oraz roli aparatów słuchowych/implantów pomoże ci cieszyć się z każdej chwili spędzonej z dzieckiem – możecie ją poświęcić na rozmowę, czytanie, śpiewanie albo wspólną zabawę.
Audiogram przedstawia dźwięki otoczenia oraz dźwięki mowy.
Na audiogramie są umieszczone przykładowe dźwięki otoczenia i dźwięki mowy – ich usytuowanie jest przybliżone. W zależności od tego czy mówi dziecko, kobieta czy mężczyzna dźwięki mowy mogą być wyższe lub niższe. Wysiłek wokalny mówiącego (szept, cicha mowa, zwykła rozmowa, krzyk) oraz odległość między mówiącym a słuchaczem wpływają na odbiór natężenia dźwięku.
Audiogram ten został przygotowany na podstawie informacji zebranych przez Amerykańską Akademię Audiologiczną oraz (American Academy of Audiology) (zob. także Madell, Flexer, Wolfe, Schafer, 2019).
Czym jest dźwięk?
Dźwięk to energia rozchodząca się falami. Można go mierzyć na dwa sposoby: przez badanie częstotliwości oraz natężenia.

częstotliwość jest wyrażana w hercach (Hz),
Hz jest miarą liczby wibracji dźwięku w ciągu jednej sekundy,
informuje nas o tym, jak niski lub wysoki jest dany dźwięk,
- głos dziecka ma wysoką częstotliwość,
- głos mężczyzny ma zwykle niską częstotliwość

natężenie jest wyrażane w decybelach (dB),
przedstawia siłę dźwięku, czyli głośność,
im większą amplitudę ma dźwięk, tym jest głośniejszy,
decybele rosną wykładniczo
- wzrost o 10 dB oznacza 10 razy głośnieszy dźwięk,
- wzrost o 20 dB oznacza 100 razy głośniejszy dźwięk,
niemal całkowitą ciszę wyraża się jako 0 dB.
Czym jest audiogram?
1 - Audiogram pokazuje pole słuchowe, czyli zakres słuchu człowieka obejmujący dźwięki mowy oraz dźwięki otoczenia.
2 - Audiogram to wykres przedstawiający wyniki badania słuchu dziecka.
Audiogram zapewnia wiele informacji na temat ubytku słuchu dziecka.
Z audiogramu można odczytać:
Siatka audiogramu przedstawia dwie osie
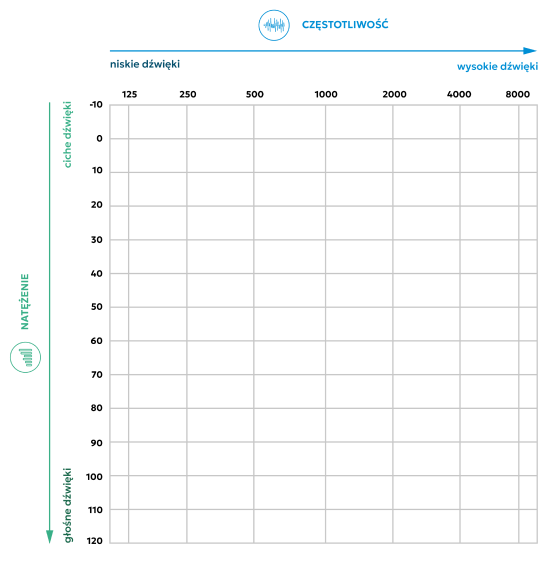
Z osi pionowej odczytuje się natężenie dźwięku (intensywność, głośność) w decybelach (dB).
Najcichsze poziomy zaczynają się od góry wykresu.
0 dB – to niemal całkowita cisza, ale nie oznacza ona braku dźwięku.
0 decybeli reprezentuje najcichszy poziom dźwięku, jaki usłyszy przeciętna osoba z normalnym słuchem – dla dowolnej częstotliwości. W rzeczywistości jest to krzywa normatywna, która została wyprostowana.
120 db – niekomfortowy poziom głośności, inaczej: próg bólu.
Z osi poziomej odczytuje się częstotliwość – wysokość tonu/dźwięku określaną w hercach (Hz).
O osi częstotliwości można myśleć jak o klawiszach fortepianu – dźwięki stają się wyższe w miarę przechodzenia od lewej do prawej strony. Zakres częstotliwości wynosi 125 – 8000 Hz.
Zakres dynamiki słuchu
Zakres dynamiki słuchu to obszar między najcichszym dźwiękiem, jaki dana osoba słyszy, a najgłośniejszym
dźwiękiem, jaki może wytrzymać. U osoby słyszącej prawidłowo zakres dynamiki słuchu wynosi ok.120 dB.
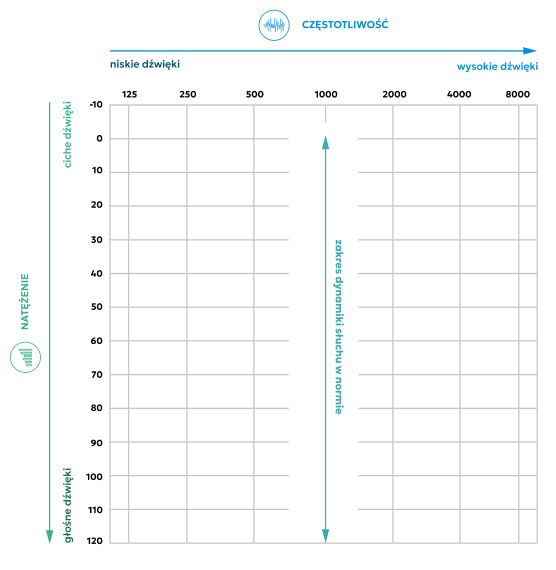
U osoby niedosłyszącej pole słuchowe ulega znacznemu zmniejszeniu i zawężeniu. Jest okrojone prawie z każdej strony:
O czym informuje obszar na audiogramie, który nazywamy bananem mowy ?
Banan mowy został zaprojektowany, aby pomóc nam zrozumieć, jaką częstotliwość i intensywność mają dźwięki mowy (czyli głoski, fonemy) i gdzie mieszczą się na siatce audiogramu.
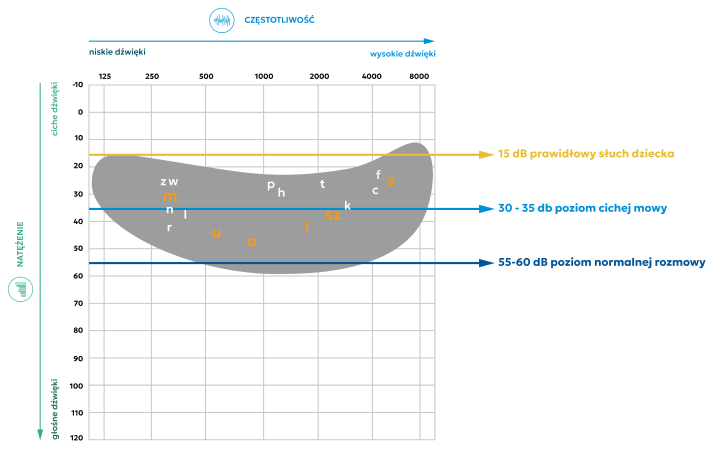
Dziecko z prawidłowym słuchem słyszy wszystkie dźwięki pod żółtą linią – czyli
wszystkie dźwięki mowy na poziomie cichej i zwykłej rozmowy.

W obszarze niskich częstotliwości znajdują się:
dźwięki samogłosek (a, e, i, o, u, y).
Dźwięki mieszczące się w tym obszarze dostarczają nam ważnych informacji o:
czasie trwania dźwięku, który pomaga dziecku różnicować i rozumieć długie i krótkie słowa;
melodii, która pomaga dziecku rozpoznać emocje osoby mówiącej;
barwie dźwięku, która pomaga dziecku rozpoznawać głosy różnych osób, np. głos dziecka, dziadka, mamy.
W obszarze wysokich częstotliwości znajdują się:
- dźwięki spółgłosek,
- dzięki prawidłowemu słyszeniu tych głosek możemy różnicować podobne słowa, np. kasa i kasza.
Samogłoski (a, e, i, o, u, y) to dźwięki niskie mieszczące się w paśmie częstotliwości 250 – 2000 Hz.
Samogłoski zapewniają 90% słyszalności, ale tylko 10% zrozumiałości mowy.
Spółgłoski dźwięczne (np. b, d, g, m, w) mieszczą się w paśmie 250 – 4 000 Hz.
Spółgłoski bezdźwięczne (np. c, f, s,t) to dźwięki wysokie, które mieszczą się w paśmie 2000 – 8000 Hz.
Spółgłoski zapewniają 10% słyszalności, ale aż 90% zrozumiałości mowy.
Aby dobrze rozumieć mowę dziecko musi wyraźnie słyszeć dźwięki w całym paśmie częstotliwości 125 – 8000 Hz, zwłaszcza spółgłoski bezdźwięczne, bez których nie jest możliwe pełne rozumienie mowy.
Dlatego dzieci z wadą słuchu muszą mieć tak ustawione aparaty i implanty, aby ich wspomagane progi słyszenia mieściły się na poziomie 20 – 25 dB w całym zakresie częstotliwości.
Co wynik badania audiometrycznego mówi o słuchu dziecka?
Audiogram ilustruje działanie słuchu dziecka, wskazując, jak bardzo różni on się odprawidłowego słuchu oraz gdzie może być zlokalizowany problem na drodze słuchowej.
Wykres na audiogramie pokazuje, jakie są najcichsze dźwięki, które dziecko jest w stanie usłyszeć. Pokazuje progi słyszenia dla różnych częstotliwości dźwięków w każdym uchu.
Po badaniu audiometrycznym, na audiogramie sporządzonym dla każdego ucha dziecka zobaczysz dwa wykresy. Te dwie krzywe określają najcichsze dźwięki, jakie dziecko jest w stanie usłyszeć.
Na audiogramie w postaci punktów zaznacza się progi słyszalności dla poszczególnych częstotliwości, a następnie łączy się je linią ciągłą bądź przerywaną – w zależności od tego czy badamy przewodnictwo kostne czy powietrzne.
W badaniu audiometrycznym bada się częstotliwości, w których są zawarte wszystkie dźwięki mowy.
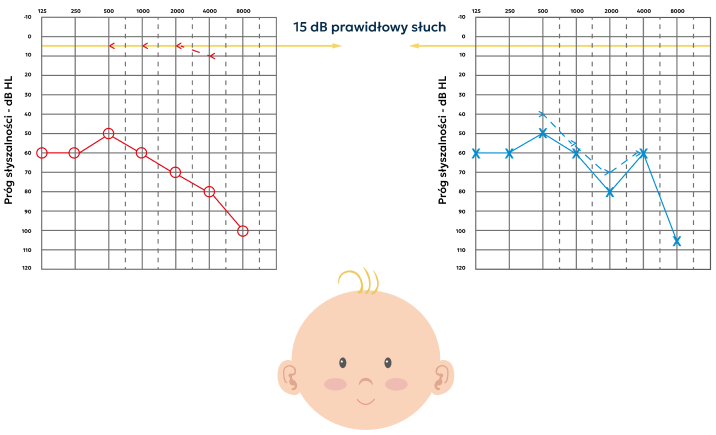


Krzywa powietrzna (linia ciągła) powstaje podczas badania, kiedy dźwięk jest przekazywany do ucha przy pomocy słuchawek nausznych. Krzywa powietrzna określa próg słyszalności dla przewodnictwa powietrznego.
Krzywa powietrzna informuje o przewodzeniowej (przed ślimakiem) i odbiorczej (na poziomie ślimaka i dalej) części układu słuchowego.

Krzywa kostna (linia przerywana) jest nakreślana podczas badania za pomocą wibratora kostnego.
Krzywa kostna określa próg słyszalności dla przewodnictwa kostnego.
Krzywa kostna informuje tylko o części odbiorczej układu słuchowego.
Dźwięki przekazywane przez wibrator kostny są przenoszone przez kość czaszki bezpośrednio do ślimaka.
Próg słyszenia jest miarą niedosłuchu/stopnia ubytku słuchu.
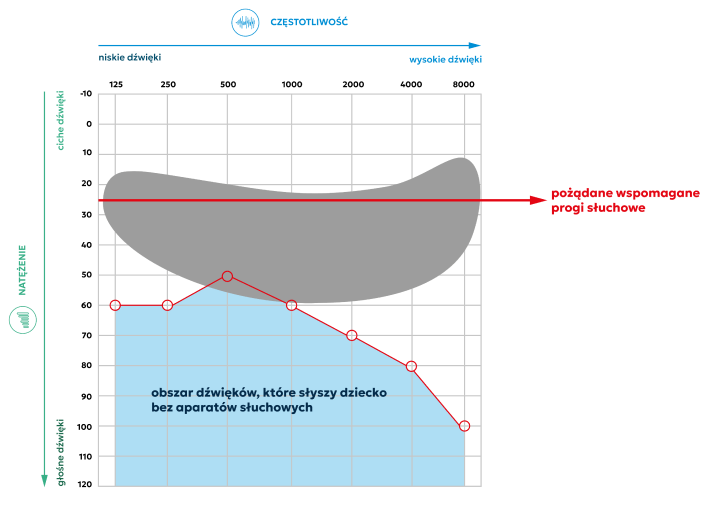
Na tym przykładowym audiogramie na szaro zaznaczono obszar dźwięków, które słyszy dziecko bez aparatów słuchowych. Są to tylko głośne dźwięki otoczenia. Wyraźnie widać, że wszystkie dźwięki mowy mieszczące się w obszarze tzw. banana nie są dla dziecka słyszalne.
Słuch dziecka potrzebuje wzmocnienia za pomocą aparatu słuchowego.
Aparat należy ustawić tak, by tzw. wspomagane progi słuchowe dla poszczególnych częstotliwości mieściły się na poziomie 20 – 25 dB.
Zapewni to dziecku możliwość słyszenia wszystkich głosek koniecznych do nauki mowy, zarówno na poziomie cichej (30 – 35 dB), jak i zwykłej rozmowy (55 – 60 dB).
Dodatkowe badania
Istnieje wiele dodatkowych badań – poza badaniami słuchu – które powinny zostać wzięte pod uwagę podczas procesu diagnostycznego noworodka lub niemowlęcia, u którego wykryto wadę słuchu. Oczywiście badania te nie są standardem podczas postępowania diagnostycznego, jednak mogą wnieść wiele cennych informacji dotyczących stanu zdrowia twojego dziecka.
Badanie na obecność wirusa cytomegalii
Badanie należy wykonać u noworodków, które nie przeszły badania przesiewowego, w celu wykluczenia wewnątrzmacicznego zakażenia cytomegalowirusem (CMV) – najczęstszą niegenetyczną przyczyną wady słuchu u dzieci. Badanie będzie miarodajne tylko wtedy, jeśli zostanie wykonane w ciągu pierwszych 21 dni życia dziecka. Wczesne rozpoznanie zakażenia CMV pozwala na rozpoczęcie odpowiedniego leczenia przyczynowego i zmniejszenie ryzyka powikłań.
Jeżeli cytomegalia zostanie stwierdzona w późniejszym okresie (po 21 dniach życia), nie będziemy mieć pewności, czy jest to zakażenie wrodzone, czy nabyte po urodzeniu. W wypadku gdy do zakażenia doszło już po narodzinach, cytomegalia nie jest przyczyną utraty słuchu u dziecka.
Ocena genetyczna
Wszystkie noworodki i dzieci, u których zdiagnozowano odbiorczy ubytek słuchu, należy skierować na badania genetyczne.
Wynik badania genetycznego pomoże ustalić:
przyczynę wady słuchu,
czy wada słuchu jest jedynym problemem dziecka,
czy ubytek słuchu może się pogłębiać,
jakie jest prawdopodobieństwo, że dziecko będzie miało niesłyszące rodzeństwo lub w przyszłości potomstwo.
Pamiętaj, jeśli wynik testu genetycznego będzie negatywny, nie oznacza to, że za ubytkiem słuchu dziecka nie kryje się przyczyna genetyczna. Wariant chorobotwórczy związany z utratą słuchu mógł jeszcze nie zostać zidentyfikowany przez badaczy.
Badanie okulistyczne
Ocena okulisty dziecięcego dostarcza nam informacji na temat ostrości wzroku, pozwala wykluczyć współistniejące lub mogące się pojawić w późniejszym czasie zaburzenia widzenia, takie jak zaćma, czy zespół Ushera.
Elektrokardiogram (EKG)
U dzieci z głębokim ubytkiem słuchu wykonuje się badanie EKG w celu wczesnego wykrycia długiego odstępu QT, który występuje w bardzo rzadkim zespole Jervella i Lange-Nielsena i jest dziedziczony autosomalnie recesywnie. Jeśli nie zostanie wykryty, może prowadzić do nagłej śmierci. Korzyści z wykonania EKG znacznie przewyższają koszty tego, co może się wydawać niepotrzebną procedurą medyczną.
Badanie obrazowe
U dzieci z wadą słuchu wykonuje się dwa rodzaje badań obrazowych:
tomografię komputerową (TK) – badanie umożliwia stwierdzenie urazu kości skroniowej, przerwanie łańcucha kosteczek słuchowych, wykrycie perlaka i otosklerozy;
rezonans magnetyczny (MRI) – badanie przydatne u dzieci z podejrzeniem patologii nerwu ślimakowego.
Badania obrazowe muszą zostać wykonane przed wszczepieniem implantu ślimakowego.
Ocena rozwoju funkcji przedsionkowych
Szacuje się, że prawie 2/3 dzieci z ubytkiem słuchu cierpi dodatkowo na zaburzenia równowagi, dlatego należy uważnie monitorować rozwój funkcji przedsionkowych i równowagi dziecka w wieku niemowlęcym. Wcześnie rozpoczeta fizjoterapia przynosi dobre rezultaty.
Berlin C. i in., Absent or Elevated Middle Ear Muscle Reflexes in the Presence of Normal Otoacoustic Emissions: A Universal Finding in 136 Cases of Auditory Neuropathy/Dys-Synchrony, „Journal of the American Academy of Audiology” 2005, Vol. 16(8), s. 546–553.
Hoffmann i in., Feasibility of 1000 Hz Tympanometry in Infants: Tympanometric Trace Classification and Choice of Probe Tone in Relation to Age, „International Journal of Pediatric Otorhinolaryngology” 2013, Vol. 77(7), s. 1198–1203.
Karlik M., Badania AABR w skryningu słuchowym, „Protetyka słuchu” 2000, nr 5, s. 5–8.
Kochanek K., Sobieszczańska-Radoszewska Ł., Skarżyński H., Zasady i metody diagnozowania narządu słuchu u dzieci, „Audiofonologia” 2000, nr 17, s. 91–103.
Madell R.J., Hewitt J., From Listening to Language: Comprehensive Intervention to Maximize Learning for Children and Adults with Hearing Loss, New York 2022.
Madell R.J. i in., Pediatric Audiology: Diagnosis, Technology, and Management, New York 2019.
Widen J.E., Keener S.K., Diagnostic Testing for Hearing Loss in Infants and Young Children, „Mental Retardation and Developmental Disabilities Research Reviews” 2003, Vol. 9(4), s. 220–224.
Year 2019 Position Statement: Principles and Guidelines for Early Hearing Detection and Intervention Programs, „Journal of Early Hearing Detection and Intervention” 2019.