Aby w pełni zrozumieć ubytek słuchu swojego dziecka, potrzebujesz kilku kluczowych informacji:

Rodzaje
niedosłuchu u dzieci
Każda historia dziecka z wadą słuchu jest inna. Różne są też przyczyny zaburzeń słuchu.

Niedosłuch przewodzeniowy
Przewodzeniowy ubytek słuchu wynika z uszkodzenia ucha zewnętrznego i/lub środkowego, których zadaniem jest wzmacnianie i przewodzenie energii fal dźwiękowych do ślimaka.
Przewodzeniowy ubytek słuchu może znacząco utrudniać wzmacnianie i transmisję dźwięku przez ucho zewnętrzne i środkowe, a przez to zmniejszać ilość informacji docierających do ucha wewnętrznego.
Informacje, które docierają do ślimaka, nadal mogą być kodowane i przesyłane.
Przewodzeniowy ubytek słuchu ma większy wpływ na niskie częstotliwości niż na wysokie.
Występuje zazwyczaj w stopniu od lekkiego do umiarkowanego, czyli na poziomie 25 – 65 dB.
Główne przyczyny przewodzeniowego zaburzenia słuchu u dzieci
1. Wady wrodzone
mikrocja – rzadka wada wrodzona, w której ucho zewnętrzne nie jest w pełni rozwinięte;
anocja – całkowity brak ucha zewnętrznego;
atrezja – słabo rozwinięty, nieobecny lub zamknięty przewód słuchowy.
Wady te mogą powodować znaczny przewodzeniowy ubytek słuchu i nie są łatwe do wyleczenia, dopóki nie zakończy się rozwój czaszki dziecka.
Typowymi metodami leczenia przewodzeniowego zaburzenia słuchu u dzieci są:
- aparaty na przewodnictwo kostne,
- zabiegi chirurgiczne,
- implanty zakotwiczone w kości.
2. Nawracające lub przewlekłe infekcje ucha środkowego
Lekarze podkreślają, że mimo iż infekcje uszu u dzieci są powszechne, nie należy ich lekceważyć, ponieważ mogą mieć długotrwałe skutki.
Zapalenie ucha środkowego jest często następstwem infekcji górnych dróg oddechowych, które prowadzą do dysfunkcji trąbki Eustachiusza. Obrzęk nosogardła powoduje, że ten obszar nie może spełniać swojej funkcji – nie chroni, nie oczyszcza i nie wyrównuje ciśnienia w przestrzeni ucha środkowego. To sprawia, że zakaźna wydzielina cofa się do ucha środkowego.

Młodsze dzieci są zdecydowanie bardziej podatne na infekcje ucha środkowego, ponieważ:
Rozpoznanie zapalenia ucha jest szczególnie trudne u niemowląt i małych dzieci, które nie potrafią jeszcze komunikować, co je boli.
Oto objawy, które powinny cię zaniepokoić:
Należy mieć świadomość, że w uchu dziecka może się pojawić płyn, który nie powoduje bólu – dlatego trzeba uważnie obserwować zachowanie dziecka.
Zapalenie ucha środkowego często wiąże się z przejściową utratą słuchu, która może skutkować brakiem bodźców słuchowych w krytycznych okresach rozwoju słuchu i mowy dziecka.
Przewlekłe infekcje ucha z powtarzającą się przejściową utratą słuchu mogą:
utrudniać rozwój układu słuchowego,
utrudniać dziecku słyszenie dźwięków mowy,
prowadzić do deficytów w przetwarzaniu słuchowym,
powodować trudności w rozwoju językowym.
Badania z udziałem starszych dzieci, które przechodziły częste zapalenia ucha środkowego, ujawniły, że w konsekwencji miały one trudności:
w zakresie przetwarzania obuusznego,
ze słyszeniem w niekorzystnych warunkach akustycznych,
w prawidłowym kształtowaniu się świadomości fonologicznej.
U dzieci, które przed ukończeniem 3. roku życia przebyły kilka infekcji ucha środkowego, zaobserwowano uboższy zasób słów.
Nieleczone zapalenie ucha może prowadzić do trwałych uszkodzeń w obrębie ucha środkowego. Najczęstsze powikłania to:
- perforacja błony bębenkowej,
- tympanoskleroza,
- perlak.

Jeśli pomimo stosowania antybiotyków infekcje nawracają lub płyn w uchu środkowym utrzymuje się przez dłuższy czas, stosuje się tympanostomię, czyli drenaż uszu.
Jest to drobny zabieg chirurgiczny, który polega na delikatnym nacięciu błony bębenkowej i usunięciu zalegającego płynu, a następnie wprowadzeniu do błony bębenkowej tzw. drenów, czyli rurek wyrównujących ciśnienie.
Ważne, by rodzice, lekarze i logopedzi kontynuowali monitorowanie rozwoju dziecka jeszcze długo po ustąpieniu ostatniego epizodu bólu ucha w wieku przedszkolnym. Niektóre deficyty językowe mogą się ujawnić dopiero w szkole, gdyż język, którego muszą używać dzieci, z wiekiem staje się coraz bardziej złożony.
Pozostałe przyczyny tymczasowego przewodzeniowego ubytku słuchu
Najprostszą przyczyną zakłócającą dobre słyszenie u dziecka może być zatrzymana w uchu woskowina.
Woskowina pełni w naszym organizmie ważną funkcję – pomaga chronić błonę bębenkową i kanał słuchowy, zatrzymując brud, kurz i inne cząsteczki przedostające się do ucha. Zwykle nasz organizm wytwarza tyle woskowiny, ile potrzebuje, i wie, jak się pozbyć jej nadmiaru.
Czasami jednak jej nadmiar może blokować kanał słuchowy. W takiej sytuacji niezbędna jest wizyta u laryngologa, który bezpiecznie usunie nadmiar woskowiny z uszek dziecka. A jeśli to nie woskowina jest przyczyną pogorszenia słuchu, prawdopodobnie wystąpił inny rodzaj niedrożności ucha.
Nie próbuj samodzielnie usuwać woskowiny z ucha dziecka. Istnieje ryzyko wepchnięcia jej głębiej do przewodu słuchowego, a nawet przebicia błony bębenkowej.
U dzieci noszących aparaty słuchowe woskowina może być nadmiernie produkowana, dlatego należy regularnie sprawdzać uszka u laryngologa.
Woskowina może zaburzać działanie aparatu, dlatego tak ważne jest codzienne sprawdzanie i czyszczenie aparatów słuchowych.
Wosk zalegający w uszku może również wpływać na wyniki badania słuchu, dlatego przed każdym badaniem zadbaj o to, aby laryngolog sprawdził uszka twojego dziecka.
Druga przyczyna tymczasowego przewodzeniowego ubytku słuchu wynika z dziecięcej ciekawości – małe dzieci, odkrywając swoje ciało, często badają, czy drobne przedmioty, takie jak kamyki, guziki, kuleczki, zmieszczą się np. w uchu. Takie eksplorowanie jest naturalne, ale bywa niebezpieczne. Może prowadzić do obrzęku, infekcji i tymczasowej przewodzeniowej utraty słuchu.
Jeśli podejrzewasz, że coś utknęło w uchu dziecka, skontaktuj się z lekarzem. Nie próbuj samodzielnie usuwać przedmiotu, nawet jeśli go widzisz – możesz wepchnąć go głębiej do kanału słuchowego i uszkodzić błonę bębenkową.
Niedosłuch zmysłowo-nerwowy
(odbiorczy)
Uszkodzenie słuchu typu odbiorczego może być spowodowane:
uszkodzeniem ślimaka – części czuciowo–zmysłowej układu słuchowego, która zmienia wibracje dźwiękowe na sygnały nerwowe;
uszkodzeniem nerwu słuchowego – części nerwowej układu słuchowego, nerw słuchowy przenosi sygnały nerwowe reprezentujące dźwięk ze ślimaka do mózgu.
Odbiorczy ubytek słuchu może występować w stopniu lekkim, umiarkowanym, znacznym lub głębokim; może być jednostronny lub obustronny.
Odbiorczy ubytek słuchu powoduje trudności z kodowaniem i przesyłaniem dźwięku do mózgu, dlatego do kory słuchowej może dotrzeć jedynie częściowy lub zniekształcony sygnał.
Zmysłowo-nerwowy ubytek słuchu ma tendencję do wpływania przede wszystkim na wysokie częstotliwości.

Niedosłuch odbiorczy może mieć wiele źródeł. U dzieci jest często wynikiem:
Ubytek słuchu zmysłowo-nerwowy jest trwały.
Niedosłuch mieszany
O mieszanym ubytku słuchu mówimy, gdy u dziecka z odbiorczym ubytkiem słuchu w tym samym uchu występują także problemy z przewodzeniem, takie jak:
zablokowanie kanału słuchowego przez woskowinę,
płyn w uchu środkowym,
zmiany strukturalne w budowie ucha zewnętrznego lub środkowego.
Element przewodzeniowy dodatkowo utrudnia dotarcie dźwięku do już uszkodzonego ślimaka, co skutkuje głębszym ubytkiem słuchu i mniejszymi korzyściami z technologii wspomagającej słyszenie.
Mieszany ubytek słuchu może wpływać na każdą częstotliwość mowy.

Dzieci z mieszanym ubytkiem słuchu wymagają:
Neuropatia słuchowa
Neuropatia słuchowa, czyli zaburzenie ze spektrum neuropatii słuchowej (ang. auditory neuropathy spectrum disorder, ANSD) to jedna z postaci pozaślimakowych zaburzeń słuchu.
W wypadku wystąpienia neuropatii słuchowej pojawia się problem z przesyłaniem dźwięku z ucha do mózgu, mimo, że ucho wewnętrzne skutecznie wykrywa dźwięk.
ANSD jest nazywane zaburzeniem ze spektrum, ponieważ dotyka dzieci na różne sposoby i w różnym stopniu, z objawami od łagodnych do ciężkich.
Szacuje się, że 10% populacji dzieci z niedosłuchem boryka się z problemem neuropatii.
Wyniki badań słuchu przeprowadzone u dzieci z neuropatią wykazują brak reakcji lub nietypowe reakcje pnia mózgu (ABR), ale typową otoemisję akustyczną (OAE)
Dziecko z neuropatią słuchową:
może mieć normalny słuch lub ubytek słuchu w zakresie od lekkiego do ciężkiego;
ma niespójne reakcje na mowę – słyszane przez nie dźwięki mogą się pojawiać i zanikać lub wydawać się niezsynchronizowane;
może mieć trudności ze zrozumieniem mowy, szczególnie w hałaśliwym miejscu,
sprawia czasem wrażenie, że jego słuch ulega zmianie nawet co godzinę,
zachowuje się tak, jakby miało ubytek słuchu, mimo że słuch jest w normie.
Objawy neuropatii mogą się rozwinąć w każdym wieku. U większości dzieci ANSD diagnozuje się w pierwszych miesiącach życia.

Naukowcy podają kilka przyczyn neuropatii słuchowej:
uszkodzenie wewnętrznych komórek rzęsatych – wyspecjalizowanych komórek czuciowych w uchu wewnętrznym, które przekazują informacje o dźwiękach przez układ nerwowy do mózgu;
uszkodzenie neuronów słuchowych przekazujących informacje dźwiękowe z wewnętrznych komórek rzęsatych do mózgu;
nieprawidłowe połączenia między wewnętrznymi komórkami słuchowymi a nerwem słuchowym (nerwem prowadzącym z ucha wewnętrznego do mózgu);
uszkodzeniem samego nerwu słuchowego;
w niektórych przypadkach może wystąpić kombinacja powyższych problemów.
Do wyżej opisanych uszkodzeń może dojść w wyniku działania czynników:
prenatalnych – genetycznych, wad rozwojowych nerwu ślimakowego, infekcji płodu takich jak: odra, świnka, wirus cytomegalii (CMV);
poporodowych –genetycznych z opóźnionym wystąpieniem objawów, wcześniactwa, zaburzeń okołoporodowych takich jak ciężka żółtaczka (hiperbilirubinemia), niedotlenienie przy wentylacji mechanicznej, sepsa, zastosowanie leków ototoksycznych, zapalenie opon mózgowo-rdzeniowych.
Stan niektórych noworodków, u których zdiagnozowano ANSD, z czasem ulega poprawie. Mogą zacząć słyszeć i mówić w ciągu roku lub dwóch.
U innych dzieci sytuacja się nie zmienia, a ich stan może się nawet pogorszyć.
Niestety żadne badania nie są w stanie stwierdzić, czy słuch dziecka ulegnie zmianie.
Leczenie neuropatii słuchowej u dzieci jest bardzo trudne. W tym celu stosuje się różnego rodzaju urządzenia:
aparaty słuchowe – poprawiają słyszalność dźwięków, ale nie rozwiązują problemu rozumienia mowy, jakiego może doświadczać dziecko z neuropatią słuchową. Około 50% dzieci z neuropatią odnosi pewne korzyści z aparatów, jeśli te są dobrze ustawione. Dopasowanie aparatów u małych dzieci z neuropatią jest trudne, ponieważ ich wyniki badania ABR nie są wiarygodne. Aparaty muszą zostać ustawione na podstawie behawioralnych testów słuchu, które wymagają współpracy dziecka.
implanty ślimakowe – zapewniają bezpośrednią stymulację elektryczną nerwów słuchowych, dlatego w niektórych przypadkach mogą przezwyciężyć problemy związane z dyssynchronią nerwu słuchowego.
zdalne systemy mikrofonowe – mogą pomóc dziecku zrozumieć mowę w hałaśliwym otoczeniu.
Centralne zaburzenia
przetwarzania słuchowego (CAPD)
Centralne zaburzenia przetwarzania słuchowego (ang. central auditory processing disorder, CAPD) to zespół objawów spowodowanych trudnościami w przetwarzaniu informacji akustycznych w ośrodkowym układzie nerwowym przy prawidłowych wynikach badania słuchu.
W obrębie tej grupy zaburzeń można wyróżnić:
zaburzenia rozwojowe – u dzieci bez stwierdzonych innych przyczyn deficytów słuchowych;
zaburzenia nabyte – potencjalnie spowodowane uszkodzeniami strukturalnymi mózgu lub mikrouszkodzeniami ośrodkowego układu słuchowego powstałymi w okresie płodowym, okołoporodowym i noworodkowym;
wtórne – powstałe w konsekwencji niedosłuchu odbiorczego lub przewodzeniowego.
Pośród wielu czynników mających wpływ na powstawanie centralnych zaburzeń przetwarzania słuchowego wymienia się między innymi:
wcześniactwo,
przebyte zapalenie opon rdzeniowo-mózgowych,
częste zapalenie ucha środkowego,
niedotlenienie podczas porodu,
brak właściwej stymulacji układu słuchowego we wczesnym dzieciństwie.
Ze względu na złożony charakter zaburzeń przetwarzania słuchowego czasami trudno postawić jednoznaczną diagnozę. Często CAPD mylone jest z zaburzeniami takimi jak dysleksja, specyficzne zaburzenie językowe (SLI), ADHD czy neuropatia słuchowa.

Badania mające na celu wykrycie zaburzeń przetwarzania słuchowego należy wykonać, jeżeli obserwujesz u swojego dziecka:
Na testy wykrywające CAPD powinny być również kierowane dzieci, które wielokrotnie przechodziły przewlekłe wysiękowe zapalenia ucha środkowego i często chorowały na zapalenie górnych dróg oddechowych – szczególnie jeśli mają trudności w rozwoju mowy.
Obecnie diagnoza CAPD opiera się na testach psychoakustycznych oraz standardowych badaniach audiologicznych.
Kryteria diagnostyczne CAPD to:
prawidłowa czułość słuchu w audiometrii tonalnej (<15 dB dla częstotliwości 250 – 8000 Hz),
nieprawidłowe wyniki testów przetwarzania słuchowego (w co najmniej dwóch testach oceniających różne aspekty przetwarzania słuchowego),
wystąpienie czynników ryzyka,
zdolność do prawidłowego rozumienia mowy w dobrych warunkach akustycznych.
Terapia zaburzeń przetwarzania słuchowego jest skomplikowana i powinna być maksymalnie zindywidualizowana oraz wielospecjalistyczna.
Wyróżnia się trzy główne kierunki terapii:
poprawa warunków akustycznych środowiska dziecka (zmiana miejsca w klasie, zmniejszenie hałasu w salach i na korytarzach szkolnych),
ćwiczenia językowe,
intensywne ćwiczenia słuchowe, pamięci i uwagi słuchowej.
W Polsce najczęściej stosowanymi metodami terapii zaburzeń przetwarzania słuchowego są:
metoda Warnkego,
Neuroflow,
metoda Tomatisa,
matoda Johansena.
Stopień ubytku słuchu
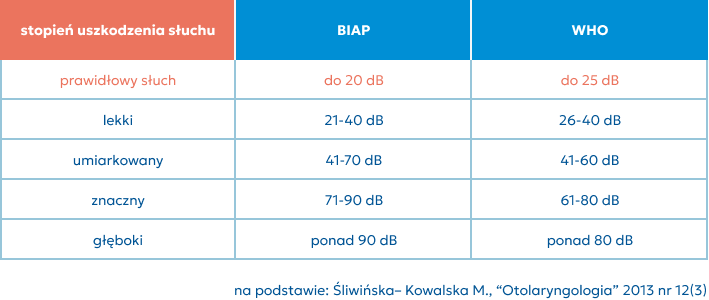
W Polsce do oceny poziomu słuchu prawidłowego oraz ubytku słuchu stosuje się normy Międzynarodowego Biura Audiofonologii (Bureau International D’Audiophonologie, BIAP):
lekki (mały) – 20-40 dB,
umiarkowany (średni) – 41-70 dB,
znaczny (duży) – 71-90 dB,
głęboki (tzw. głuchota całkowita) – powyżej 90 dB.
Zakres 0-20 dB to norma słyszenia.
U dzieci prawidłowy słuch powinien mieścić się w zakresie 0 – 15 dB.
Ubytek słuchu jest wyznaczany na podstawie średniej arytmetycznej wyliczanej z wartości progów słyszenia dla czterech częstotliwości: 500 Hz, 1000 Hz, 2000 Hz, 4000 Hz (dla lepszego ucha).
Zgodnie z wytycznymi NFZ stosowanymi w orzecznictwie stopień uszkodzenia słuchu jest określany w procentach na podstawie norm WHO z 1997 roku (WHO/PDH/97.3, 1997).
Wybitni audiolodzy pediatryczni na świecie zwracają uwagę, że:
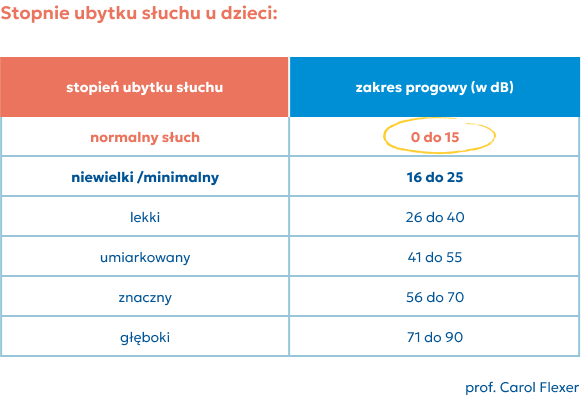
Prawidłowy słuch u dzieci to 15 dB, na wszystkich częstotliwościach w obojgu uszach.
Lekki ubytek słuchu (20-40 dB)
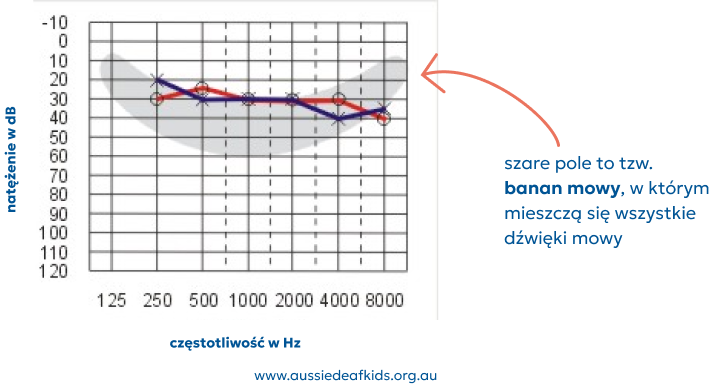
Lekki ubytek słuchu to wcale nie jest lekki problem
Należy pamiętać, że nawet minimalny/ graniczny lub lekki ubytek słuchu będzie miał konsekwencje edukacyjne, ponieważ:
dziecko może „słyszeć dźwięki, ale mieć trudności ze zrozumieniem w niektórych sytuacjach, takich jak słyszenie cichego głosu lub odległej mowy,
kiedy dziecko staje się bardziej mobilne, oddalając się od mówiącego, traci dostęp do cichej mowy (informacji słuchowych na poziomie 30–35 db), która jest podstawą uczenia się języka poprzez przysłuchiwanie się rozmowom innych ludzi,
dzieci z lekkim ubytkiem słuchu mają duże trudności ze słyszeniem na odległość i słuchaniem w hałasie w grupie rówieśniczej – należy pamiętać, że ich środowisko jest bardziej złożone i dynamiczne niż środowisko dorosłych.
Pomijanie ważnych niuansów rozmowy i subtelnych szczegółów komunikacji społecznej nierzadko skutkuje trudnościami w funkcjonowaniu emocjonalno-społecznym dziecka.

Jeśli audiolog zaleci, by dziecko zaczęło korzystać z aparatów słuchowych będzie ono potrzebować pomocy w nauce korzystania z technologii i będzie wymagało terapii, aby rozwinąć umiejętności słuchowe które pozwolą mu wykorzystywać słuch do nauki języka i uczenia się.
Niestety wiele dzieci z lekkim ubytkiem słuchu diagnozuje się z dużym opóźnieniem. Dlaczego?
Po pierwsze – dzieci z progami mieszczącymi się w zakresie minimalnego lub lekkiego ubytku słuchu mogą pozytywnie przejść badanie przesiewowe.
Po drugie – dzieci z lekkim ubytkiem słuchu wydają się normalnie rozwijać mowę i język do około 2. roku życia. Początkowo rodzice niczego nie podejrzewają, a wszelkie trudności przypisują innym przyczynom. W miarę jak język i nauka stają się coraz ważniejsze, skutki ubytku słuchu zaczynają być jednak coraz bardziej zauważalne.

W sytuacji opóźnionego rozwoju mowy, należy przeprowadzić u dziecka pełne badanie audiologiczne.
Badania wskazują, że:
Często pierwszymi osobami zauważającymi problem ze słuchem dziecka są nauczyciele w przedszkolu.
Z tych względów niezbędne jest stałe, długoterminowe monitorowanie słuchu dzieci z lekką wadą słuchu.
Umiarkowany ubytek słuchu (41-70 dB)
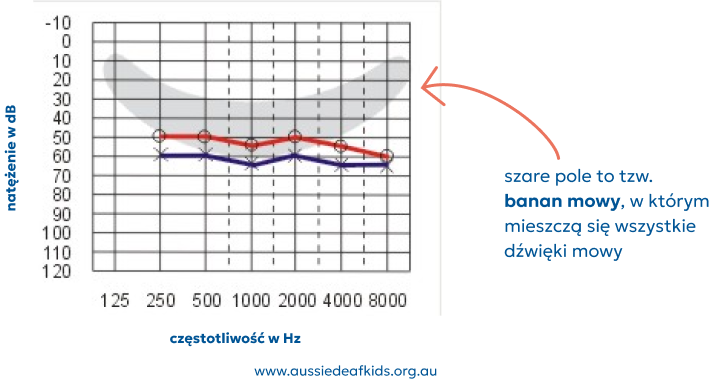
Dziecko z ubytkiem słuchu na poziomie 40–50 dB będzie w stanie bez aparatów słuchowych zrozumieć, co mówi druga osoba, ale tylko jeśli:
rozmowa przebiega w cichym otoczeniu domowym,
dziecko siedzi twarzą do osoby mówiącej w odległości nie większej niż 1,5 metra,
dziecko zna słowa używane przez mówiącego,
dziecko wie, czego będzie dotyczyć rozmowa.
Rodzice często przeceniają ten fakt i uważają, że dziecko będzie rozumiało mowę tak samo dobrze w każdym innym otoczeniu.
W rzeczywistości bez aparatów słuchowych dzieci z umiarkowanym ubytkiem słuchu:
nie słyszą dobrze większości spółgłosek w normalnej mowie,
mają duże trudności w rozumieniu mowy z odległości i w hałasie,
będą miały trudności w rozwoju mowy,
mają ograniczony zasób słownictwa,
popełniają błędy gramatyczne,
mają niepoprawną artykulację i monotonny głos,
osiągają znacznie gorsze wyniki w szkole,
często są wycofane i z trudnością nawiązują kontakty z rówieśnikami.
Dobrej jakości aparaty słuchowe zazwyczaj korygują umiarkowany ubytek słuchu na tyle dobrze, że używające ich dzieci mają dostęp do wszystkich dźwięków mowy. Dzięki temu mogą się nauczyć rozumieć mowę nawet w hałaśliwym środowisku przedszkolnym.
Jeśli dzieci z umiarkowanym ubytkiem słuchu noszą aparaty słuchowe od pierwszych miesięcy życia, wiele z nich jest w stanie bez większych trudności funkcjonować w środowisku osób słyszących.
Znaczny ubytek słuchu (71-90 dB)
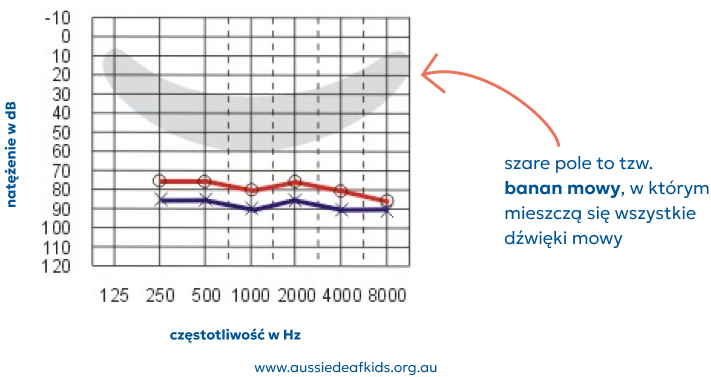
Bez aparatów słuchowych dziecko ze znacznym ubytkiem słuchu:
słyszy tylko głośne dźwięki otoczenia,
może z bliska usłyszeć bardzo głośną mowę, lecz nic nie zrozumie,
nie słyszy normalnej rozmowy,
ma ogromne trudności w rozwijaniu mowy.
Zwykle dobrej jakości cyfrowe aparaty słuchowe są w stanie skorygować znaczny niedosłuch na tyle, aby dzieci z takim ubytkiem słuchu mogły odbierać dźwięki z otoczenia i rozumieć mowę.
Możliwe, że będą potrzebowały pomocy w hałaśliwym środowisku szkolnym. Udowodniono, że w takich przypadkach dobrze sprawdzają się zdalne mikrofony
Jeśli aparaty słuchowe nie przynoszą oczekiwanych korzyści, należy rozważyć wszczepienie implantu ślimakowego.
Dzieci, które od pierwszych miesięcy życia noszą dobrze dopasowaną technologię wspomagającą słyszenie i zostały objęte programem wczesnej interwencji mają duże szanse na funkcjonowanie w społeczeństwie jako osoby funkcjonalnie słyszące.
Głęboki ubytek słuchu powyżej 90 dB)
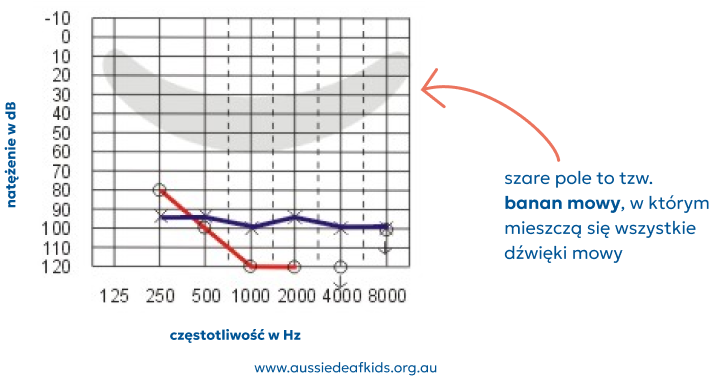
Nawet z pomocą dobrej jakości aparatów słuchowych większość dzieci z głębokim ubytkiem słuchu nie jest w stanie usłyszeć wszystkich dźwięków mowy.
Dlatego jeśli chcesz, aby twój maluszek nauczył się słuchać i mówić, powinieneś niezwłocznie zgłosić je na kwalifikację do wszczepienia implantu ślimakowego.
Ważne, aby oczekując na implant, dziecko nosiło dobrej jakości aparaty słuchowe. Nawet jeśli nie obserwujesz reakcji, to niektóre dźwięki docierają do jego mózgu i stymulują korę słuchową. To niezwykle istotne, aby w tym okresie jak największa ilość dźwięków docierała do ośrodka słuchu w mózgu.
Wzorce ubytku słuchu
Nie ma dwóch takich samych ubytków słuchu. Każde dziecko ma unikatową konfigurację uszkodzenia słuchu, do której należy dopasować ustawienia aparatu słuchowego lub implantu ślimakowego.
Można jednak wyróżnić podstawowe wzorce ubytku słuchu. Są to progi słyszenia bez wspomagania, mierzone w decybelach i wykreślane na audiogramie.
Audiogram płaski
ubytek słuchu jest podobny na wszystkich częstotliwościach,
najczęściej występuje w przypadku przewodzeniowego ubytku słuchu spowodowanego atrezją przewodu słuchowego,
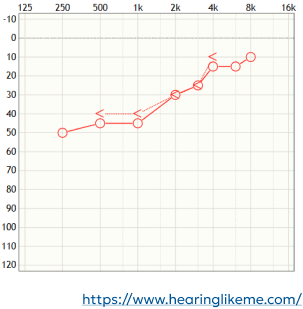
przy bardzo rzadkim typie ubytku słuchu o skrajnie odwróconym nachyleniu dziecko może nie usłyszeć grzmotu, ale słyszy szept w pomieszczeniu,
w niektórych przypadkach ten rodzaj ubytku słuchu jest uwarunkowany genetycznie lub nabyty w wyniku choroby wieku dziecięcego lub infekcji wirusowej,
w większości przypadków wiąże się z chorobami autoimmunologicznymi, otosklerozą lub chorobą Ménière’a,
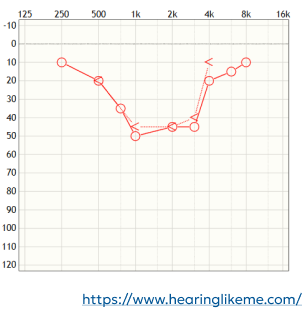
większość mowy i muzyki mieści się zakresie średnich częstotliwości, więc ten ubytek słuchu może wpływać na zdolność komunikowania się i czerpania przyjemności ze słuchania muzyki.
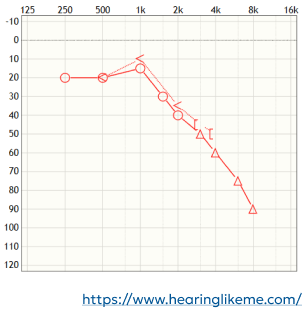
Audiogram narożny
wskazuje na niewielką ilość resztkowego słuchu w zakresie niskich częstotliwości, w pozostałej części audiogramu brakuje zapisu,
dziecko z tego typu audiogramem jest kandydatem do wszczepienia implantu ślimakowego.
Należy pamiętać, że ubytek słuchu dziecka nie zawsze można przypisać do jednej kategorii, a uśrednienie może nie odzwierciedlać faktycznego wpływu ubytku słuchu na jego samopoczucie i rozwój.
Progi słuchowe mogą być lepsze w wypadku niektórych częstotliwości, a znacznie gorsze w wypadku innych, dlatego w celu ilościowego określenia ubytku słuchu może być konieczne użycie wielu kategorii.
Przykład 1
Ubytek słuchu dziecka można opisać jako mieszczący się w granicach normy do umiarkowanego, jeśli:
niskie częstotliwości są w normie,
w średnich lub wysokich częstotliwościach notuje się umiarkowany ubytek słuchu.
Przykład 2
Ubytek słuchu można opisać jako lekki do znacznego, jeśli:
w niskich częstotliwościach pojawia się lekki ubytek słuchu,
w wysokich częstotliwościach pojawia się znaczny ubytek słuchu.
Jednostronny ubytek słuchu
Jednostronny ubytek słuchu to dowolny stopień ubytku słuchu w jednym uchu przy prawidłowym słyszeniu w drugim uchu.
Jednostronny ubytek słuchu może być:
odbiorczy (zmysłowo-nerwowy) – spowodowany uszkodzeniem ślimaka w uchu wewnętrznym,
przewodzeniowy – często spowodowany mikrocją i/lub atrezją,
trwały lub tymczasowy.
Przez wiele lat panowało błędne przekonanie, że słyszenie jednouszne jest „wystarczająco dobre”
Badania wykazały jednak, że:
u dzieci z jednostronną wadą słuchu mogą wystąpić trwałe zmiany w rozwoju kory słuchowej, ponieważ bodźce z jednego ucha są osłabione lub nieobecne;
dla dzieci z jednostronnym ubytkiem słuchu rozwój umiejętności językowych i uczenie się w środowisku przedszkolnym i szkolnym mogą stanowić duże wyzwanie;
dzieci z jednostronnym ubytkiem słuchu w prawym uchu osiągają gorsze wyniki w testach percepcji mowy w hałasie niż dzieci z ubytkiem słuchu w uchu lewym.
Słuchanie jednostronne wiąże się:
- z większym obciążeniem poznawczym,
- z wolniejszym przetwarzaniem niż słuchanie dwustronne.
Dzieci z jednostronnym ubytkiem słuchu mają trudności z:
lokalizowaniem źródła dźwięku – dziecko może nie usłyszeć części wiadomości, jeśli nie wie, kto mówi lub może mieć problem ze zorientowaniem się, skąd dobiega dźwięk (to ważne ze względów bezpieczeństwa);
rozumieniem mowy w hałaśliwych miejscach – dziecko może być bardziej zmęczone słuchaniem w hałasie; łatwiej jest się skupić na dźwiękach, gdy słyszymy obydwojgiem uszu;
usłyszeniem osoby, której głos dobiega z innego pokoju lub z zewnątrz – dziecko może słyszeć mowę, ale nie rozumieć, co się do niego mówi.
Biorąc pod uwagę wszystkie trudności, z którymi zmagają się dzieci z jednostronnym ubytkiem słuchu, zaleca się im jak najszybsze dopasowanie właściwego aparatu słuchowego. Umożliwi im to obustronne odbieranie dźwięków, a w rezultacie pomoże uniknąć niepotrzebnych niepowodzeń w przedszkolu i w szkole.
Badania wskazują, że słyszenie obuuszne pozwala określić, skąd dochodzą dźwięki i rozumieć mowę w hałaśliwym otoczeniu. Pozwala ono wykorzystać mechanizmy mózgowe, które potrafią oddzielić mowę, którą chcemy usłyszeć, od dźwięków pojawiających się w tle.
Statystyki mówią, że u jednego na czworo dzieci z jednym prawidłowo słyszącym uchem rozwinie się ubytek słuchu w uchu lepiej słyszącym (dotyczy uszek bez wad strukturalnych)

W związku z powyższym u dziecka z jednostronnym ubytkiem słuchu niezwykle ważne jest:
Głośne dźwięki mogą uszkodzić słuch – nawet jeśli wystąpią tylko raz. Dziecko słyszące tylko na jedno ucho musi polegać na tym uchu przez całe życie – nie może sobie pozwolić na uszkodzenie słuchu.
Obustronny ubytek słuchu
Mówimy, że u dziecka występuje obustronny ubytek słuchu, jeśli niedosłuch został zdiagnozowany w obojgu uszach.

Wrodzony ubytek słuchu
Wrodzony ubytek słuchu oznacza ubytek słuchu obecny od urodzenia, który powstał w trakcie życia płodowego dziecka lub tuż po nim.
Wrodzony trwały ubytek słuchu jest najczęstszą wadą wrodzoną u dzieci. Szacuje się, że występuje u 2–3 dzieci na 1000 urodzeń.
90% dzieci z wrodzonym ubytkiem słuchu rodzi się w rodzinach, których członkowie mająprawidłowy słuch.
Dlatego zazwyczaj nikt się nie spodziewa takiej wady wrodzonej u dziecka.
Wrodzony ubytek słuchu może być spowodowany wieloma różnymi czynnikami, które można podzielić na genetyczne i niegenetyczne. Określenie dokładnej przyczyny nie zawsze jest jednak możliwe
Około 50% przypadków wrodzonego ubytku słuchu u dzieci ma przyczyny genetyczne.
Czynniki genetyczne
Genetyczny ubytek słuchu może być obecny od urodzenia lub rozwinąć się na późniejszym etapie życia dziecka.
Autosomalny recesywny ubytek słuchu
Autosomalny recesywny ubytek słuchu to najczęstszy rodzaj genetycznego wrodzonego ubytku słuchu – obejmuje około 56% przypadków genetycznego ubytku słuchu.
Autosomalny recesywny ubytek słuchu pojawia się u dziecka, mimo że żadne z rodziców nie ma wady słuchu. Dziecko jest zazwyczaj jedyną osobą w rodzinie, która ma uszkodzony słuch.
W takim przypadku każdy z rodziców jest nosicielem genu recesywnego, który zostaje przekazany dziecku. Rodzice są zwykle zaskoczeni, gdy ich dziecko rodzi się z wadą słuchu, ponieważ nie są świadomi, że mają taki gen.
Autosomalny recesywny ubytek słuchu jest zwykle głębszy niż inne genetyczne wady słuchu. Może być wrodzony lub pojawić się na wczesnym etapie rozwoju dziecka.
Autosomalny dominujący ubytek słuchu
Według organizacji ASHA (American Speech-Language-Hearing Association) ten typ ubytku słuchu odpowiada za około 15% przypadków genetycznego ubytku słuchu.
W tym przypadku jeden z rodziców jest nosicielem genu dominującego odpowiedzialnego za ubytek słuchu i przekazuje go dziecku. Ten rodzic może mieć ubytek słuchu – ale nie musi.
Autosomalny dominujący ubytek słuchu jest zmienny – zazwyczaj ma późny początek i postępuje (Madell i in., 2019).
Zespoły genetyczne
Niektóre dzieci rodzą się z tzw. zespołem genetycznym, czyli grupą różnych uszkodzeń, wśród których pojawia się też ubytek słuchu. Wśród zespołów genetycznych wyróżniamy m.in.
zespół Downa,
zespół Ushera,
zespół Treachera Collinsa,
zespół Crouzona,
zespół Alporta,
zespół Waardenburga,
zespół Pendreda.
Dzieci, u których zdiagnozowano trwały ubytek słuchu, mogą odnieść wiele korzyści z badań genetycznych, chociaż w większości przypadków wada słuchu nie występuje u innych członków rodziny. Obecnie można badać jednocześnie ponad 100 genów mających związek z ubytkiem słuchu.
Warto wiedzieć, który gen odpowiada za ubytek słuchu Twojego dziecka. W niektórych przypadkach można się spodziewać pogorszenia słuchu, dodatkowych problemów zdrowotnych lub trudności rozwojowych.
Czynniki niegenetyczne
Czynniki niegenetyczne, które mogą powodować wrodzoną utratę słuchu to:
zakażenia wewnątrzmaciczne lub infekcje nabyte w trakcie porodu.
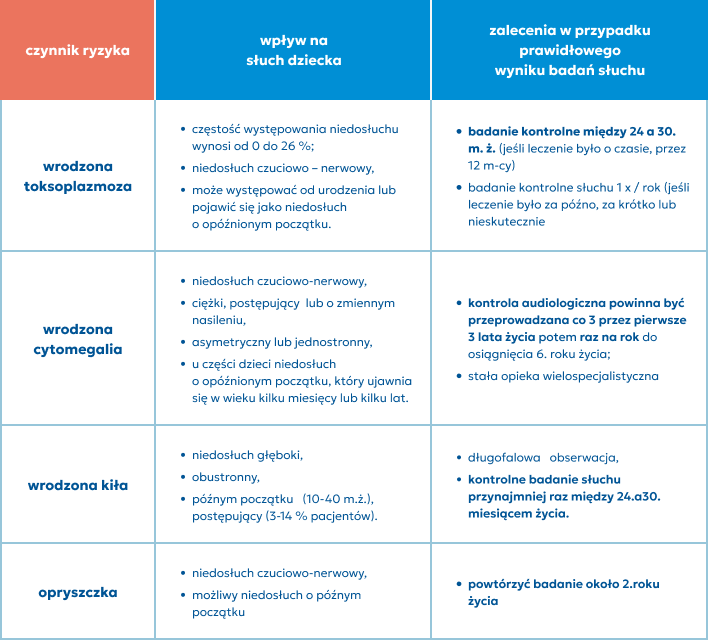
Do określania najczęstszych infekcji, które mogą zostać przeniesione na płód ze skutkiem uszkadzającym słuch, używa się angielskiego akronimu TORCH:
toxoplasmosis (toksoplazmoza) – pospolita pasożytnicza choroba odzwierzęca;
others (other agents) – inne czynniki: kiła, ospa wietrzna, krztusiec, odra, WZW typu C, zakażenie wirusem HIV, parwowirusem B19, wirusem Zika, limfocytowe zapalenie opon mózgowych;
rubella – różyczka;
cytomegalovirus – wirus cytomegalii (CMV);
herpes simplex – opryszczka, zakażenie wirusem Herpes simplex (HSV).
Zdiagnozowane u dziecka zakażenie z grupy TORCH matka przechodzi najczęściej bezobjawowo.

Najczęstszą niegenetyczną przyczyną wrodzonej głuchoty jest infekcja wewnątrzmaciczna wirusem cytomegalii (CMV).
Wcześniactwo
- U dzieci przedwcześnie urodzonych niedosłuch jest wykrywany częściej niż u dzieci urodzonych o czasie.
- Dodatkowo na oddziałach intensywnej opieki medycznej noworodka panuje hałas wywoływany przez działanie specjalistycznej aparatury, co może mieć negatywny wpływ na słuch dziecka.
Krwotok dokomorowy
- Krwotok dokomorowy to powikłanie noworodkowe, które występuje u 16% dzieci urodzonych przed 28. tygodniem ciąży. Zwykle dochodzi do niego w pierwszym tygodniu życia wcześniaka. Ryzyko wzrasta wraz ze spadkiem wieku ciąży i masy ciała dziecka.
- W 9% przypadków konsekwencją krwotoku dokomorowego jest utrata słuchu
Leki ototoksyczne przyjmowane przez matkę w czasie ciąży.
Urazy okołoporodowe
Używanie narkotyków i alkoholu w czasie ciąży
Hiperbilirubinemia
- Hiperbilirubinemia, czyli żółtaczka u noworodków – pojawia się w pierwszym tygodniu po urodzeniu, występuje u 60–84% noworodków i zwykle ustępuje samoistnie.
- 7% noworodków chorujących na żółtaczkę wymaga fototerapii lub w ciężkich przypadkach transfuzji wymiennej, aby uniknąć uszkodzeń neurologicznych. U 12% tych noworodków obserwuje się odbiorczy ubytek słuchu.
Konflikt serologiczny
Cukrzyca matki
Stan przedrzucawkowy
Jeśli u Twojego dziecka występuje jakikolwiek czynnik ryzyka, to bez względu na wynik przesiewowego badania słuchu, należy jak najszybciej wykonać pełne badanie słuchu.
Nabyty ubytek słuchu
O nabytym ubytku słuchu mówimy, gdy wada słuchu pojawia się u dziecka jakiś czas po urodzeniu. Do uszkodzenia słuchu może dojść w dowolnym momencie życia.

Najczęstsze przyczyny nabytego ubytku słuchu:
Zmienny ubytek słuchu
Jest to ubytek słuchu, który może się zmieniać – raz dziecko słyszy lepiej, raz gorzej.
Zmienny ubytek słuchu może mieć charakter przewodzeniowy, odbiorczy lub mieszany. Wahania słuchu mogą występować zarówno w zdrowym uchu, jak i w uchu, w którym został zdiagnozowany ubytek słuchu.
Zmienne ubytki słuchu mogą być spowodowane:
infekcjami ucha środkowego,
chorobą Ménière’a
neuropatią słuchową,
zespołem poszerzonego wodociągu przedsionka.
Stabilny ubytek słuchu
O stabilnym ubytku słuchu mówimy, jeśli poziom niedosłuchu nie zmienia się w miarę upływu czasu.

Trwały ubytek słuchu
Trwały ubytek słuchu, nazywany również odbiorczym ubytkiem słuchu, powstaje na skutek nieodwracalnego zniszczenia lub uszkodzenia komórek słuchowych w ślimaku.
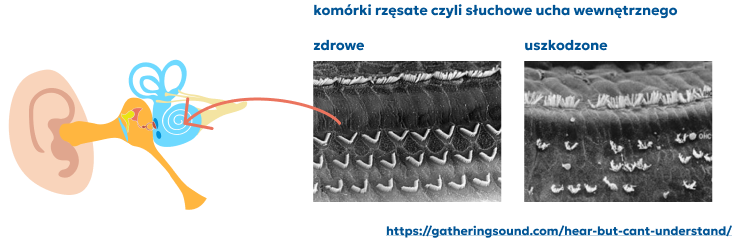
Wewnętrzne komórki rzęsate są ułożone w jednym rzędzie, są odpowiedzialne za przekształcanie wibracji dźwiękowych w ślimaku na sygnały nerwowe wysyłane do mózgu za pośrednictwem nerwu słuchowego.
Zewnętrzne komórki rzęsate są ułożone w trzech rzędach wzdłuż ślimaka, odgrywają rolę we wzmacnianiu sygnałów dźwiękowych oraz w zwiększaniu czułości i selektywności ślimaka (umożliwiają lepsze rozróżnianie podobnych do siebie częstotliwości dźwięku).
Trwały ubytek słuchu nie może być leczony medycznie ani chirurgicznie. Dzieci z trwałym ubytkiem słuchu wymagają dodatkowego wsparcia słuchowego, takiego jak aparaty lub implanty ślimakowe.
Tymczasowy ubytek słuchu
U niektórych dzieci może wystąpić ubytek słuchu, który po jakimś czasie ustępuje. Mimo że jest przejściowy, nadal może zaburzać rozwój mowy i języka.

Główną przyczyną tymczasowych ubytków słuchu u dzieci są infekcje ucha środkowego.
Należy pamiętać, że częste, nieleczone stany zapalne ucha środkowego mogą powodować trwałe uszkodzenia słuchu.
Postępujący ubytek słuchu
O postępującym ubytku słuchu mówimy w sytuacji, gdy słuch dziecka pogarsza się z czasem. Nie oznacza to jednak, że pogarsza się stale i płynnie. W niektórych przypadkach słuch pogarsza się skokowo, a w innych najpierw słabnie, a następnie się wyrównuje. Zmiany jakości słuchu mogą następować w ciągu tygodni, miesięcy, a nawet lat.
Wybitna audiolog profesor Carol Flexer podkreśla, że zawsze musimy być przygotowani na progresję ubytku słuchu, nawet jeśli nie jest ona oczekiwana.
Możliwe są różne scenariusze:
dziecko może się urodzić ze zdrowym słuchem i zacząć go stopniowo tracić dopiero w wieku 2 lub 3 lat – mówimy wtedy o opóźnionym początku ubytku słuchu;
dziecko może mieć łagodny ubytek słuchu, który stopniowo się pogarsza aż do znacznego lub nawet głębokiego;
niektóre dzieci z jednostronnym ubytkiem słuchu z czasem zaczynają tracić słuch w zdrowym uchu.
Jak rozpoznać, że słuch dziecka się pogarsza?
Twoje dziecko:
Słuch dziecka może się pogarszać, gdy nauczyciel w przedszkolu lub w szkole zgłasza, że Twoje dziecko:
Jak możesz pomóc dziecku, gdy jego słuch się pogarsza?
badaj słuch dziecka regularnie!
zadbaj o to, aby aparaty słuchowe Twojego dziecka były wystarczająco mocne i dobrze dopasowane – możliwe, że konieczny będzie zakup mocniejszych aparatów;
jeśli aparaty słuchowe nie są już wystarczające, powinieneś rozważyć wszczepienie implantu ślimakowego, który pomoże Twojemu dziecku słyszeć wyraźnie i bez nadmiernego wysiłku;
bądź w stałym kontakcie z nauczycielami w przedszkolu lub szkole,
rozważ korzystanie ze zdalnego mikrofonu;
jeśli dziecko jest w wieku przedszkolnym i wystarczająco dobrze rozumie mowę, porozmawiaj z nim o jego słuchu.
Zaakceptowanie faktu pogłębiania się ubytku słuchu może być bardzo trudne, szczególnie dla starszych dzieci i nastolatków. Mogą się pojawiać różne emocje – złość, smutek, strach – a nawet depresja. W takim przypadku warto pomyśleć o wsparciu psychologicznym.
Przyczyny postępującej wady słuchu, która również może ulegać wahaniom, to:
zespół powiększonego wodociągu przedsionkowego LVAS,
zapalenie opon mózgowych,
cytomegalia (CMV),
różyczka,
niektóre czynniki genetyczne,
ototoksyczność leków,
choroby neurodegeneracyjne (np. Zespół Huntera, różne neuropatie).
Podstępny wirus cytomegalii (CMV)
Wrodzone zakażenie wirusem cytomegalii należy do najczęstszych zakażeń wewnątrzmacicznych. Kobiety, u których podczas ciąży rozwinie się aktywna infekcja CMV, mogą przekazać wirusa nienarodzonemu dziecku przez łożysko.
CMV jest przenoszony z małych dzieci na kobiety w ciąży przez mocz lub ślinę podczas zmiany pieluchy, używanie tych samych naczyń lub wymianę śliny podczas pocałunku. CMV może być również przenoszony drogą płciową (Madell i in., 2019).
W celu uniknięcia przenoszenia wirusa przez ślinę lub mocz kobiety w ciąży powinny być uświadamiane o konieczności stosowania podstawowych praktyk higienicznych.
Fakty o wirusie cytomegalii (CMV)
jedno na 150 niemowląt rodzi się z wirusem CMV,
jedno na 750 niemowląt będzie przez całe życie niepełnosprawne z powodu CMV,
jeden na pięć noworodków z wrodzoną infekcją rozwinie trwałą niepełnosprawność, najczęściej obserwuje się mikrocefalię, utratę słuchu, utratę wzroku, porażenie mózgowe, zaburzenia napadowe lub zaburzenia poznawcze (Cannon, 2009);
Tylko około 10% zakażonych wirusem dzieci ma po urodzeniu objawy fizyczne związane z CMV.
wrodzony wirus cytomegalii jest główną niegenetyczną przyczyną utraty słuchu u dzieci (Fowler, Boppana, 2006);
u około 50% dzieci z objawową postacią CMV rozwinie się utrata słuchu (Fowler, 2013),
u około 10% dzieci bez objawów CMV po urodzeniu z czasem mogą się rozwinąć problemy zdrowotne wywołane przez wirusa, w tym utrata słuchu;
15–20% obustronnego umiarkowanego do głębokiego odbiorczego ubytku słuchu jest spowodowanych zakażenie CMV (Grosse, Ross i Dollard, 2008);
u dzieci zarówno z objawowym, jak i bezobjawowym CMV często występują zaburzenia przedsionkowe (Bernard i in., 2015; Pinninti i in., 2021).
Rozpoznanie zakażenia CMV jest możliwe już w życiu płodowym lub bezpośrednio po narodzinach, co pozwala na rozpoczęcie odpowiedniego leczenia przyczynowego i zmniejszenie ryzyka powikłań.
W diagnostyce stosuje się USG płodu, USG głowy noworodka, badania serologiczne przeciwciał anty-CMV i molekularne CMV-DNA z płynu owodniowego, moczu lub śliny.
Aby mieć pewność, że dziecko było zakażone wirusem CMV w chwili urodzenia, badanie w kierunku stwierdzenia wrodzonego CMV należy przeprowadzić u niego nie później niż w wieku 21 dni.
Po pozytywnym wyniku badania przesiewowego noworodka wirus CMV jest ostatecznie diagnozowany przez badanie moczu niemowlęcia.
Wczesne wykrycie CMV ma kluczowe znaczenie, ponieważ jest to jedyny sposób na określenie, czy jest to infekcja wrodzona, czy nabyta po urodzeniu.
Wrodzona cytomegalia może zostać wykryta w ciągu pierwszych 21 dni dziecka
Następnym krokiem jest pełna diagnostyczna ocena audiologiczna, zaplanowana tak szybko jak to możliwe, najlepiej przed ukończeniem 1. miesiąca życia dziecka, bez względu na wynik badania przesiewowego słuchu.
Wszystkie dzieci – również te, które słyszą, ale uzyskały pozytywny wynik testu na obecność CMV – będą wymagały częstszego monitorowania audiologicznego, w celu:
wykrycia mogącej pojawić się wady słuchu o opóźnionym początku,
wykrycia postępującej już istniejącej wady słuchu i zaplanowania odpowiedniej interwencji,
wykrycia dysfunkcji przedsionkowej.
Kontrolne badania audiologiczne powinno być wykonywane co 3 miesiące do ukończenia przez dziecko 3 lat. Badania należy przeprowadzać przy użyciu typowej baterii testów z procedurami specyficznymi dla wieku i umiejętności dziecka.
Z uwagi na narastający problem zakażeń CMV i zbyt późne rozpoznawanie tej choroby, specjaliści na całym świecie wskazują na konieczność prowadzenia badań przesiewowych oraz uświadamiania lekarzy ginekologów, neonatologów, pediatrów i lekarzy rodzinnych o istocie problemu.
(Madell i in., 2023)
Zespół poszerzonego wodociągu przedsionka (LVAS)
Jedną z przyczyn zmienności i postępującego niedosłuchu odbiorczego jest zespół poszerzonego wodociągu przedsionka (LVAS). Naukowcy odkryli, że cierpi na niego 5–15% dzieci z odbiorczym ubytkiem słuchu.
Problem ten występuje częściej u dziewczynek niż u chłopców, zazwyczaj ma postać obustronną.
Choroba charakteryzuje się powiększonym przewodem między kanałami półkolistymi a ślimakiem o co najmniej 1,5 milimetra.
Zwykle wynik badania przesiewowego jest w normie, dopiero później słuch zaczyna się stopniowo pogarszać. Niedosłuch może mieć również charakter zmienny, co oznacza, że po pogorszeniu poprawia się na pewien czas, lecz nie wraca do wartości wyjściowych. Innym objawem zespołu LVAS są okresowe zawroty głowy i problemy z równowagą. W wypadku dzieci pierwszym objawem może być opóźnienie w raczkowaniu lub chodzeniu.
Może się również zdarzyć, że nagły hałas lub uraz głowy spowodują wtłoczenie płynu do ślimaka, a w rezultacie nagłą głęboką utratę słuchu.
Aby zmniejszyć prawdopodobieństwo postępu ubytku słuchu, dzieci z LVAS powinny:
unikać sportów kontaktowych, które mogą prowadzić do urazu głowy;
nosić kask podczas jazdy na rowerze lub na nartach;
unikać sytuacji, które mogą prowadzić do barotraumy (ekstremalnych, szybkich zmian ciśnienia powietrza), takich jak nurkowanie lub terapia tlenem hiperbarycznym.
Istnieją doniesienia, że zmiany ciśnienia związane z lataniem samolotem powodują utratę słuchu u osób z LVAS.
Jeśli wiadomo, że dziecko ma zespół LVAS, należy przeprowadzić z nim rozmowę dotyczącą możliwości utraty słuchu.

Najbardziej znaną przyczyną LVAS i związanej z nią utraty słuchu są mutacje w genie zwanym SLC26A4 (wcześniej znanym jako gen PDS).
LVAS może być też objawem zespołu genetycznego zwanego zespołem Pendreda, który jest jedną z przyczyn utraty słuchu w dzieciństwie. Zespół Pendreda mogą powodować dwie mutacje w genie SLC26A4.
Utrata słuchu związana z tym zespołem ma zwykle charakter postępujący, co oznacza, że dziecko z czasem traci słuch. Niektóre dzieci mogą się stać całkowicie głuche.
Naukowcy uważają, że do LVAS mogą prowadzić również inne, obecnie nieznane czynniki genetyczne lub środowiskowe
Symteryczny ubytek słuchu
Symetryczny ubytek słuchu oznacza, że poziom i rodzaj ubytku słuchu jest taki sam lub bardzo zbliżony w obojgu uszach.

Asymetryczny ubytek słuchu
Nasze uszy poruszają się wszędzie razem, więc można by się spodziewać, że coś, co wpływa na słuch w jednym uchu, będzie miało taki sam wpływ na słuch w drugim uchu. Jednak nie zawsze tak się dzieje.
Niektóre dzieci mają asymetryczny ubytek słuchu, co oznacza, że uszy dziecka mają różne rodzaje lub poziomy ubytku słuchu.
Nieznaczna różnica rodzaju, stopnia i/lub konfiguracji ubytku słuchu w obojgu uszach to zjawisko normalne.
Jeśli w co najmniej trzech częstotliwościach różnica jest większa niż około 10 dB, konieczne będą dalsze badania mające na celu znalezienie przyczyny tego stanu.
Przyczyny asymetrycznego ubytku słuchu:
hałas – mmoże wpłynąć na jedno ucho,
przewlekłe infekcje ucha środkowego, mogą spowodować trwały, nierówny ubytek słuchu z powodu osłabienia struktur kostnych,
zaklinowanie woskowiny,
nerwiak nerwu słuchowego.
Do leczenia asymetrycznego ubytku słuchu stosuje się aparaty słuchowe, implanty ślimakowe lub zakotwiczone w kości.
Każde ucho może wymagać zastosowania innego rodzaju technologii wspomagającej słyszenie, przez co istnieje ryzyko, że korzyści wynikające ze słyszenia obuusznego mogą być mniejsze.

Należy pamiętać, że uszy pracują jako zespół., Mózg potrzebuje informacji słuchowych z obojga uszu, aby dziecko mogło rozumieć mowę i określić, skąd dochodzą dźwięki.
Wybór oraz ustawienie odpowiedniej technologii mogą wymagać od specjalistów cierpliwego poszukiwania na zasadzie prób i błędów. Należy znaleźć takie rozwiązanie, które zrównoważy sygnały docierające do każdego ucha i pozwoli dziecku jak najlepiej słyszeć. Im większe są różnice w zdolności słyszenia między uszami, tym trudniej będzie to osiągnąć.
(Mroz, 2022)
Ważne, aby niezależnie zweryfikować progi słuchowe i percepcję każdego ucha – dzięki temu można zyskać pewność, że:
Nagła utrata słuchu
Choć nagła utrata słuchu dotyka zwykle osób w wieku 30–60 lat, występuje również u dzieci. Może nastąpić w ciągu kilku minut, godzin lub dni. Następuje wtedy nagła utrata słuchu, której mogą towarzyszyć zawroty głowy i dzwonienie w uszach (szumy uszne), jednak małe dziecko nie będzie w stanie nam tego zakomunikować.
Utrata słuchu może wystąpić skokowo, kilka razy z rzędu. U niektórych słuch wraca do normalnego poziomu, u innych następuje tylko częściowa poprawa. Niestety zdarza się również, że dochodzi do całkowitej utraty słuchu.
Przyczyny nagłej utraty słuchu u dzieci nie są jednoznaczne. Najczęściej są to:
infekcje wirusowe (np. CMV, EBV, HSV typu 1 i 2, SARS-CoV-2),
choroby autoimmunologiczne (m.in. młodzieńcze reumatoidalne zapalenie stawów)
zespół powiększonego wodociągu przedsionka (LVAS),
uraz akustyczny.
Jeśli twoje dziecko nagle przestało słyszeć, niezwłocznie udaj się z nim do szpitala!
Leczenie musi zostać podjęte natychmiast. Zwykle polega ono na hospitalizacji i podawaniu kortykosteroidów.
Zaburzenia funkcji przedsionkowych i równowagi u dzieci z wadą słuchu
Narząd słuchu i narząd równowagi w uchu wewnętrznym mają wspólną ścieżkę nerwową prowadzącą do mózgu, zwaną nerwem przedsionkowo–ślimakowym. Oznacza to, że jeśli u dziecka została zdiagnozowana wada słuchu, to prawdopodobnie będzie mieć ona wpływ na narząd równowagi.
Szacuje się, że prawie dwie trzecie dzieci z ubytkiem słuchu cierpi na zaburzenia równowagi.
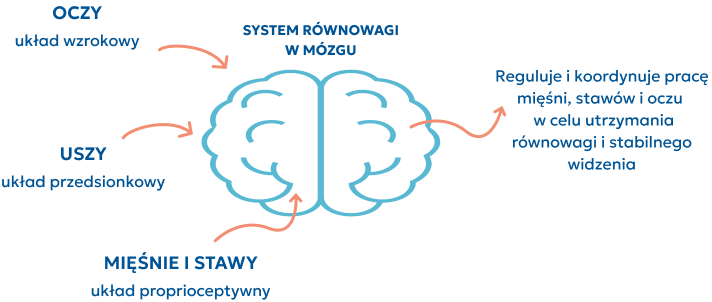
Co to jest układ przedsionkowy?
Układ przedsionkowy to kanały półkoliste i narządy otolitowe w obojgu uszu:
kanały półkoliste – wykrywają ruch w wielu kierunkach,
narządy otolitowe – wykrywają zmiany wysokości.

Układ przedsionkowy jest główną modalnością sensoryczną.
Układ przedsionkowy ma ogromne znaczenie dla rozwoju dziecka, ponieważ:

Co składa się na system równowagi dziecka?
Informacje wykrywane przez układ przedsionkowy są przesyłane do układu równowagi w mózgu. Układ równowagi odbiera również informacje z układu wzrokowego i receptorów w mięśniach oraz stawach (z układu proprioceptywnego). System równowagi jest w pełni dojrzały, gdy dziecko ma 6 lat.
Jakie są objawy zaburzeń przedsionkowych u dzieci?
U dzieci z obustronną niedoczynnością przedsionkową obserwuje się opóźnienia w samodzielnym staniu i chodzeniu. Dzieci te zazwyczaj wykazują opór przed puszczeniem powierzchni podparcia, ponieważ wtedy znacznie wzrasta ryzyko upadku.
Ważnym aspektem oceny układu przedsionkowego u niemowlęcia/dziecka jest także napięcie mięśniowe, które wiąże się ściśle z integralnością układu przedsionkowego.
Funkcje przedsionkowe i równowagę niemowlęcia można wiarygodnie ocenić już w wieku 3 miesięcy – zarówno dzięki testom behawioralnym, jak i elektrofizjologicznym (Madell i in, 2019).
Jeżeli u dziecka występują zaburzenia funkcji przedsionkowych, należy przeprowadzić u niego ocenę funkcjonalną, a przede wszystkim sprawdzić, jak dobrze potrafi utrzymać równowagę. Celem takiej oceny jest sprawdzenie, czy i w jakim stopniu zaburzenia te wpływają na:
chodzenie,
zdolność do wykonywania więcej niż jednej czynności na raz,
jakość widzenia.
Pierwszymi objawami zaburzeń przedsionkowych u dzieci z wadą słuchu mogą być:




Pierwszymi objawami zaburzeń przedsionkowych u dzieci z wadą słuchu mogą być:
niezdarność,
niestabilność,
nieskoordynowane ruchy,
częste upadki,
trudności w chodzeniu po nierównych powierzchniach (trawie, ściółce, żwirze),
niewyraźne lub podwójne widzenie,
trudności z czytaniem,
trudności w jeździe na rowerze, hulajnodze, wrotkach, w pływaniu lub wchodzeniu po schodach,
trudności z chodzeniem w słabo oświetlonych miejscach,
zawroty głowy.
Zawroty głowy to szczególne wrażenie, że wszystko wokół ciebie się porusza. Dzieci nie potrafią opisać tego, co czują, gdy mają zawroty głowy. Jak więc rozpoznać, że pojawia się u nich ten objaw?
U bardzo małych dzieci o zawrotach głowy może świadczyć nagłe przylgnięcie do rodzica, odmowa wstania lub zasypianie.
Gdy starsze dzieci mają zawroty głowy, mogą wskazywać, że „dom się rusza” lub mieć wrażenie, że spadają.
U niektórych dzieci zawroty głowy mogą powodować:
- nudności lub wymioty,
- utratę apetytu,
- ból brzucha (dzieci mogą mówić, że boli je brzuch),
- ból głowy.
Co powoduje zaburzenia przedsionkowe u dzieci?
Przyczyn zaburzeń przedsionkowych u dzieci może być wiele, w tym:
infekcje ucha,
ubytek słuchu obecny od urodzenia,
uwarunkowania genetyczne,
uwarunkowania genetyczne,
urazy głowy (na przykład wypadki samochodowe lub urazy sportowe).
Wczesne wykrycie zaburzeń przedsionkowych i szybkie podjęcie ukierunkowanej rehabilitacji mogą pomóc zmniejszyć opóźnienia rozwojowe dziecka.
Trening wzrokowy i somatosensoryczny można rozpocząć już w okresie niemowlęcym.
Co wykazują najnowsze badania?
Badanie doktor Sylvette R. Wiener-Vacher przeprowadzone w 2024 roku ujawnia, że u dzieci z głębokim ubytkiem słuchu bardzo często występują wady przedsionkowe.
Dowiedziono również, że dzieci z jednostronnym odbiorczym ubytkiem słuchu mają większe trudności z utrzymaniem równowagi niż dzieci prawidłowo słyszące.
Dzieci, którym wszczepiono implanty ślimakowe przed ukończeniem 3. roku życia, mogą mieć lepszą zdolność utrzymywania równowagi niż dzieci, którym wszczepiono implanty w późniejszym wieku.
Dzieci z genetycznym niedosłuchem i po infekcji CMV częściej cierpią na poważne zaburzenia przedsionkowe, wpływające na ich rozwój posturalny i motoryczny.
American Speech-Language-Hearing Association, www.asha.org (dostęp: 10.09.2024).
Anderson K.L., The Developing Child with Unilateral Hearing Loss: A Guide to Early Intervention, Supporting Success for Children with Hearing Loss, Tampa 2013.
Aussie Deaf Kids, www.aussiedeafkids.org.au (dostęp: 10.09.2024).
Bernard S. i in., Vestibular Disorders in Children with Congenital Cytomegalovirus Infection, „Pediatrics” 2015, Vol. 136(4), s. e887–895.
Cannon M.J., Congenital Cytomegalovirus (CMV) Epidemiology and Awareness, „Journal of Clinical Virology” 2009, Vol. 46, Suppl 4, s. 6–10.
Fitzpatrick E.M i in., Hearing Loss Prevalence and Hearing Health Among School-Aged Children in the Canadian Arctic, „International Journal of Audiology” 2021, Vol. 60(7), s. 521–531.
Fowler K., Boppana S., Congenital Cytomegalovirus (CMV) Infection and Hearing Deficit, „Journal of Clinical Virology” 2006, Vol. 35(2), s. 226–231.
Fowler K., Congenital cytomegalovirus infection: audiologic outcome, „Clinical Infectious Diseases” 2013, Vol. 57(4), s. 182–184.
Grosse S.D., Ross D.S., Dollard S.C., Congenital Cytomegalovirus (CMV) Infection as a Cause of Permanent Bilateral Hearing Loss: A Quantitative Assessment, „Journal of Clinical Virology” 2008, Vol. 41(2), s. 57–62.
„International Journal of Pediatric Otorhinolaryngology” 2024, Vol. 176.
Kaneb A., Why You Can Hear but Can’t Understand, Gathering Sound, www.gatheringsound.com/hear-but-cant-understand (dostęp: 10.09.2024).
Litovsky R.Y., Review of Recent Work on Spatial Hearing Skills in Children with Bilateral Cochlear Implants, „Cochlear Implants International” 2011, Vol. 12, Suppl. 1, s. 30–34.
Litovsky R.Y., Johnstone P.M., Godar S.P., Benefits of Bilateral Cochlear Implants and/or Hearing Aids in Children, „International Journal of Audiology” 2006, Vol. 45, Suppl. 1, s. 78–91.
Madell R.J. i in., Pediatric Audiology: Diagnosis, Technology, and Management, New York 2019.
Madell R.J., Hewitt J., From Listening to Language: Comprehensive Intervention to Maximize Learning for Children and Adults with Hearing Loss, New York 2023.
Mroz M., Types of Hearing Loss, Healthy Hearing, 20.12.2022, https://www.healthyhearing.com/help/hearing-loss/types (dostęp: 10.09.2024).
Nittrouer S., Lowenstein J.H., Early Otitis Media Puts Children at Risk for Later Auditory and Language Deficits, „International Journal of Pediatric Otorhinolaryngology” 2024, Vol. 176.
Park J.J. i in., Age-Related Change in the Number of Neurons in the Human Vestibular Ganglion, „Journal of Comparative Neurology” 2001, Vol. 431(4), s. 437–443.
Park H.M., Jung S.W., Rhee C.K., Vestibular Diagnosis as Prognostic Indicator in Sudden Hearing Loss with Vertigo, „Acta Otolaryngologica” 2001, Vol. 121, s. 80–83.
Pinninti S. i in., Vestibular, Gaze, and Balance Disorders in Asymptomatic Congenital Cytomegalovirus Infection, „Pediatrics” 2021, Vol. 147(2).
Sobolewska-Pilarczyk M., Rajewski P., Cytomegalia wrodzona – aktualne zalecenia dotyczące diagnostyki i terapii, „Forum Medycyny Rodzinnej” 2016 nr 10(6), s. 309–313.
Śliwińska–Kowalska M., Kryteria oceny słyszenia u osób wykonujących pracę wymagającą dobrej sprawności słuchu, „Otolaryngologia” 2013 nr 12(3), s. 105.
Wiener-Vacher S.R. i in., Vestibular Impairment and Postural Development in Children with Bilateral Profound Hearing Loss, „JAMA Network Open” 2024, Vol. 7(5).
Year 2019 Position Statement: Principles and Guidelines for Early Hearing Detection and Intervention Programs, Joint Committee on Infant Hearing, https://www.audiology.org/practice-guideline/year-2019-position-statement-principles-and-guidelines-for-early-hearing-detection-and-intervention-programs/ (dostęp: 10.09.2024).
